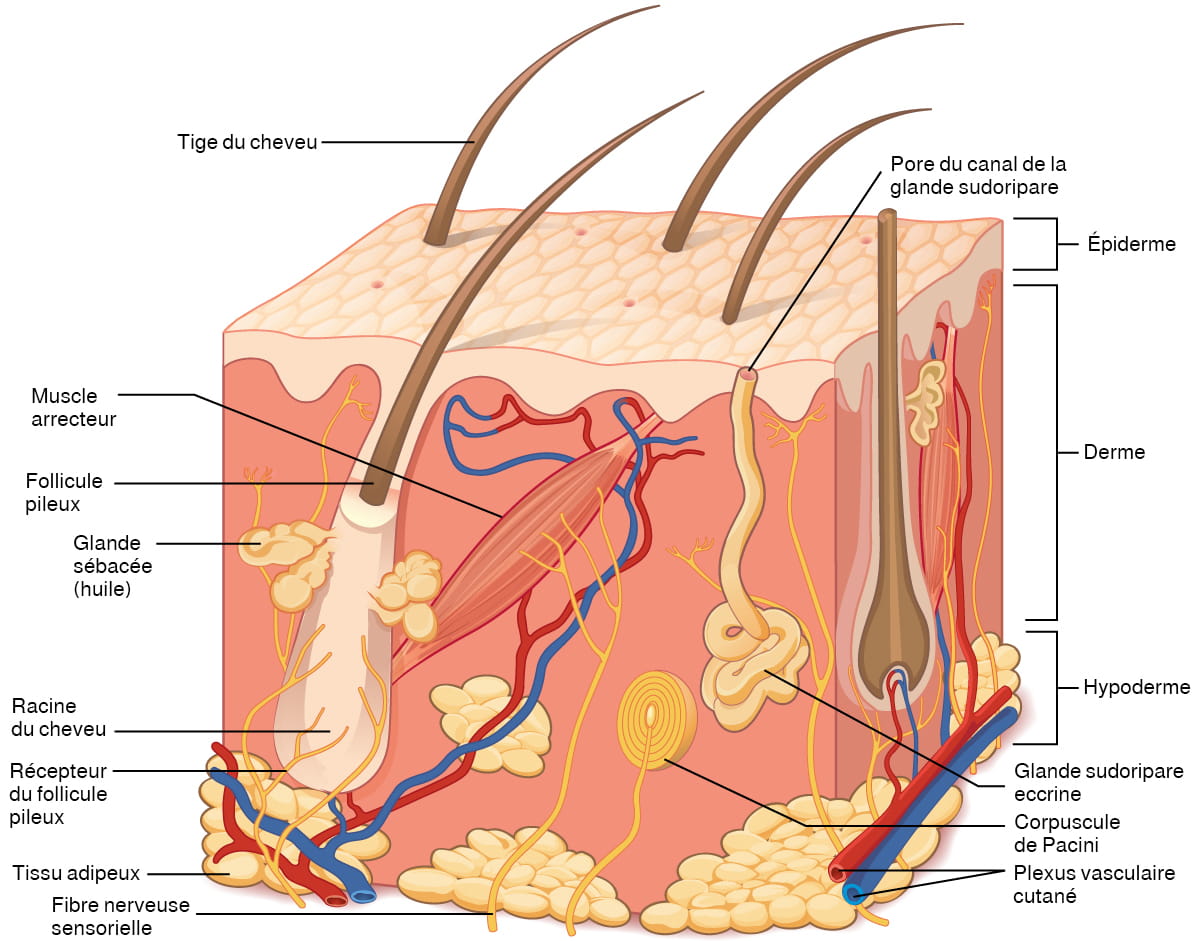
- Connaître l’anatomie du cœur.
- Décrire les principales fonctions du cœur.
- Bien orthographier les termes médicaux relatifs au cœur et utiliser les bonnes abréviations.
- Nommer les spécialités médicales associées au cœur.
- Explorer les maladies, les troubles et les interventions couramment associés au cœur.
Affixes et radicaux de l’appareil cardiovasculaire – Cœur
Cliquez sur les préfixes, les radicaux et les suffixes pour afficher une liste des affixes et radicaux à mémoriser pour l’appareil cardiovasculaire et le cœur.
Un élément interactif ou multimédia a été exclu de cette version du texte. Vous pouvez y accéder en ligne à l’adresse suivante :
https://ecampusontario.pressbooks.pub/medicalterminology/?p=259
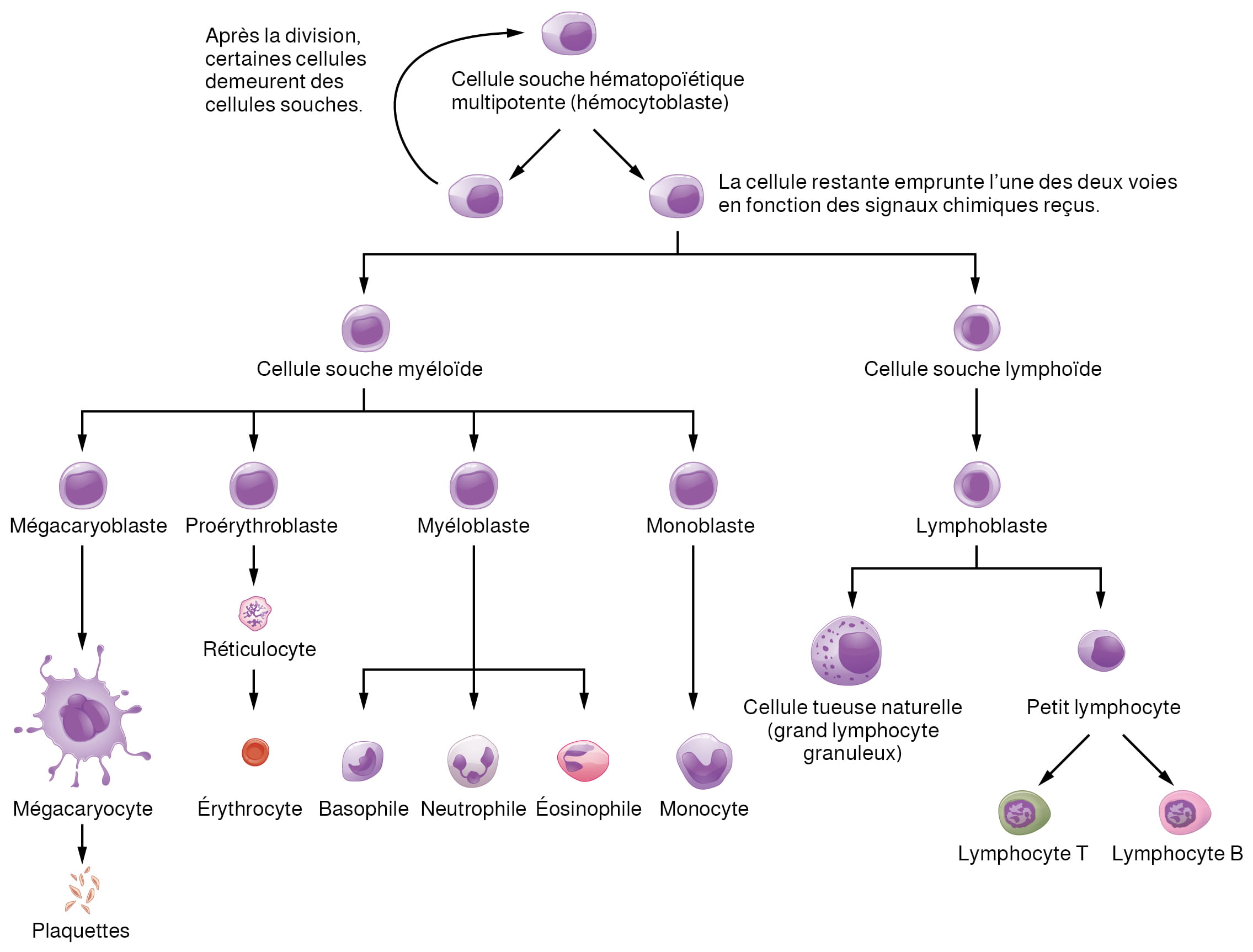
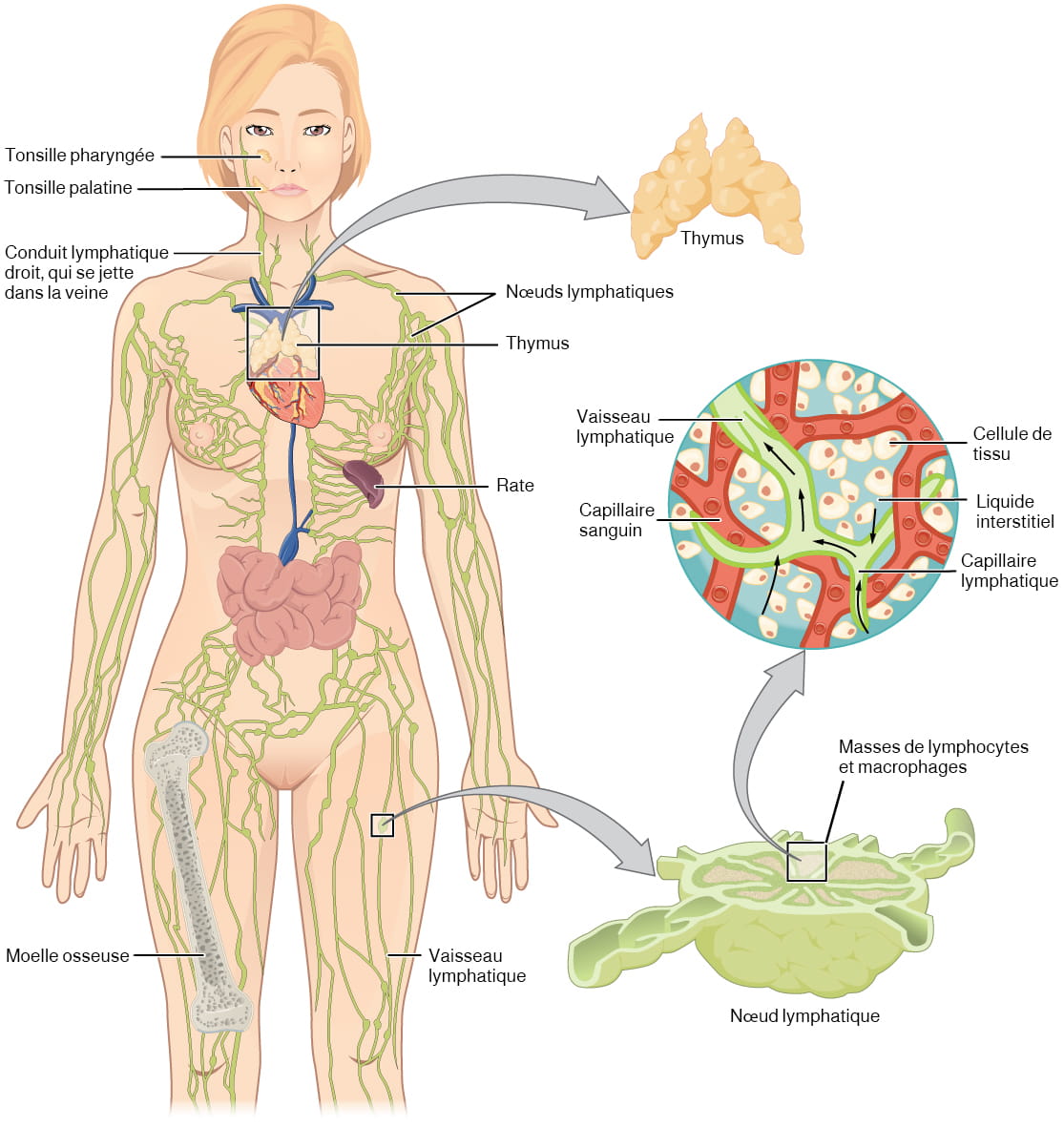
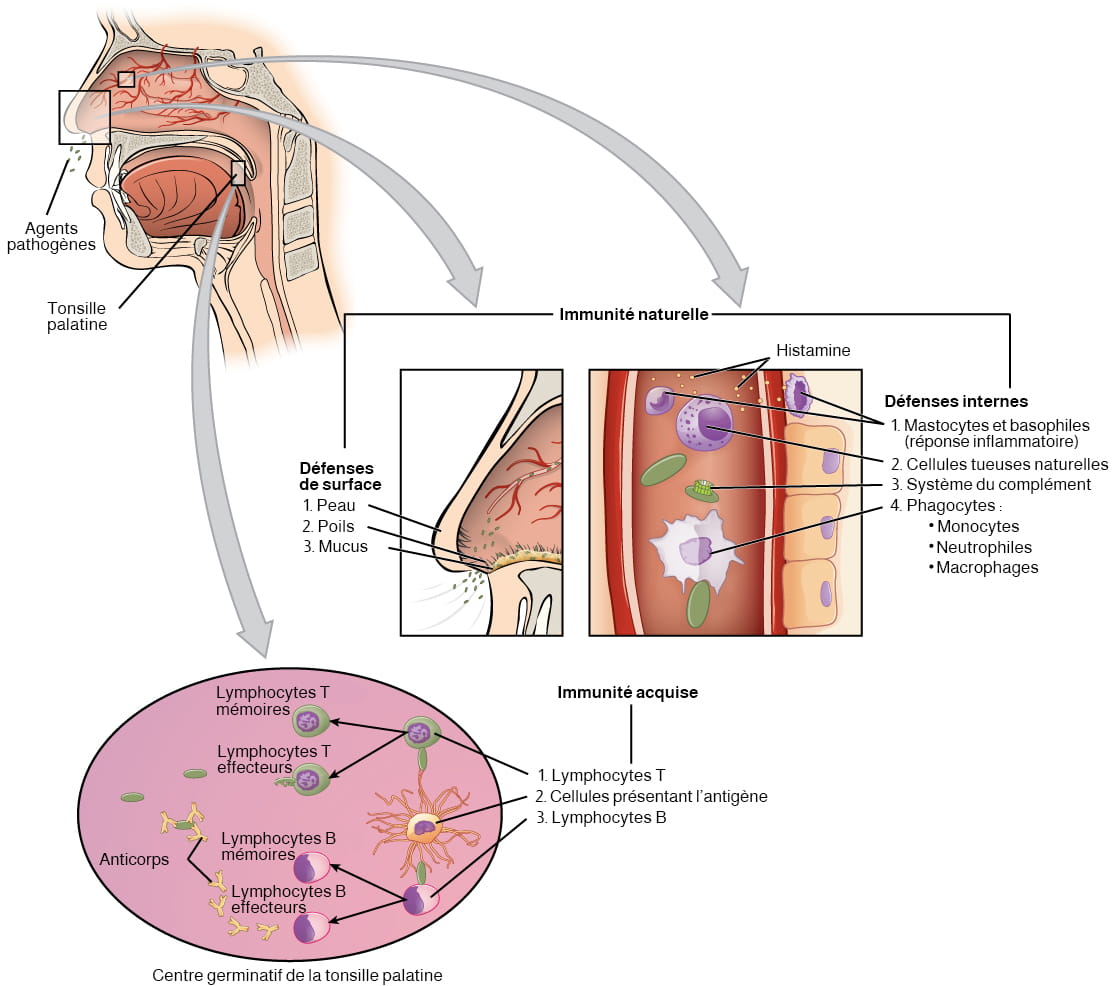
Introduction au cœur
Le cœur est un organe vital de la taille d’un poing dont la seule fonction est de pomper le sang. Si l’on part du principe que la fréquence cardiaque moyenne est de 75 battements par minute, le cœur humain bat environ 108 000 fois en une journée, plus de 39 millions de fois en une année et près de 3 milliards de fois en une vie de 75 ans. Au repos, chacune des principales cavités de pompage du cœur éjecte environ 70 ml de sang par contraction chez l’adulte, soit 5,25 litres de sang par minute et environ 14 000 litres par jour. En une année, 10 millions de litres de sang sont ainsi acheminés dans un réseau d’environ 100 000 km de vaisseaux sanguins. Pour comprendre ce phénomène, il faut comprendre l’anatomie et la physiologie du cœur.
Regardez la vidéo :

Un ou plusieurs éléments interactifs ont été exclus de cette version du texte. Vous pouvez les visualiser en ligne ici : https://ecampusontario.pressbooks.pub/acquerirlesbasesdelaterminologiemedicale/?p=378#oembed-3
Vidéo 12.1. The Heart, Part 1 – Under Pressure: Crash Course A&P #25 (Cœur, partie 1 : cours accéléré en anatomie et physiologie no 25) [Vidéo en ligne]. © CrashCourse, 2015.
Termes médicaux de l’appareil cardiovasculaire et du cœur
Un élément interactif ou multimédia a été exclu de cette version du texte. Vous pouvez y accéder en ligne à l’adresse suivante :
https://ecampusontario.pressbooks.pub/medicalterminology/?p=259
Anatomie du cœur
Emplacement
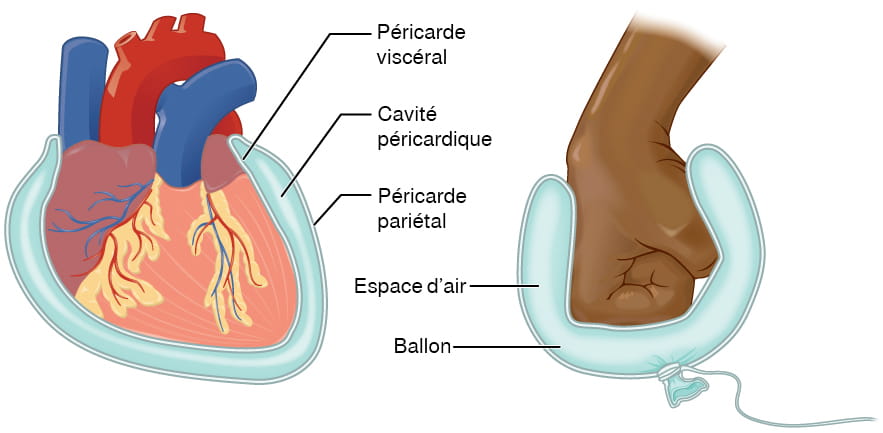
Le cœur humain est situé dans la cavité thoracique, entre les poumons, dans l’espace appelé médiastin. La figure 12.1 montre la position du cœur dans la cavité thoracique. Dans le médiastin, le cœur est séparé des autres structures médiastinales par une membrane résistante appelée péricarde et est logé dans son propre espace appelé cavité péricardique. Les gros vaisseaux, qui transportent le sang vers et depuis le cœur, sont rattachés à la surface supérieure du cœur, appelée « base ». La base du cœur est située au niveau du troisième cartilage costal. Le sommet, l’apex, pointe vers le bas et se trouve tout juste à gauche du sternum, entre la jonction des quatrième et cinquième côtes.
- Sur le schéma ci-dessous (figure 12.1), localisez le médiastin, la cavité péricardique, la base du cœur et l’apex.
- Repérez la plus grosse veine du corps, la veine cave supérieure.
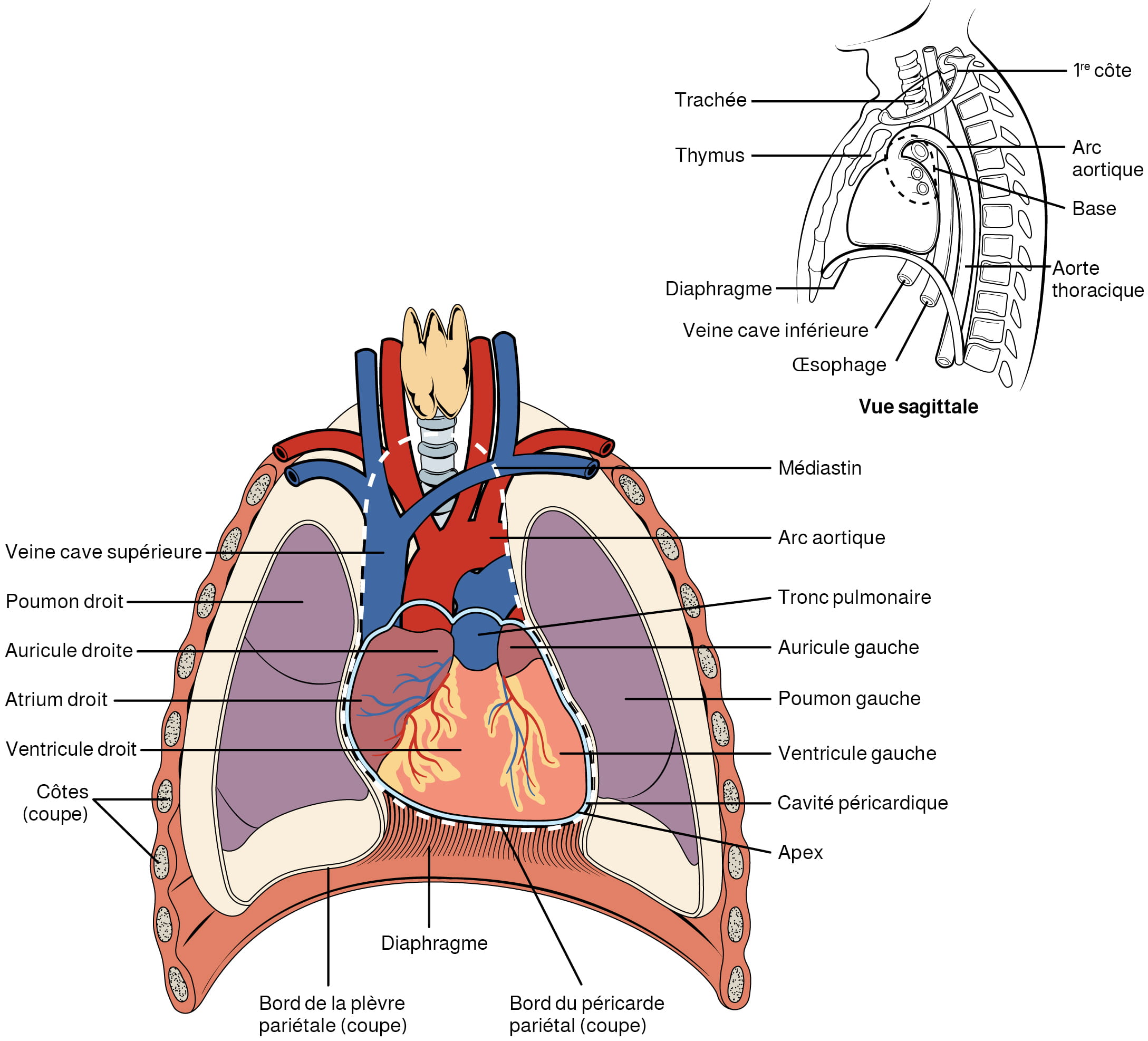
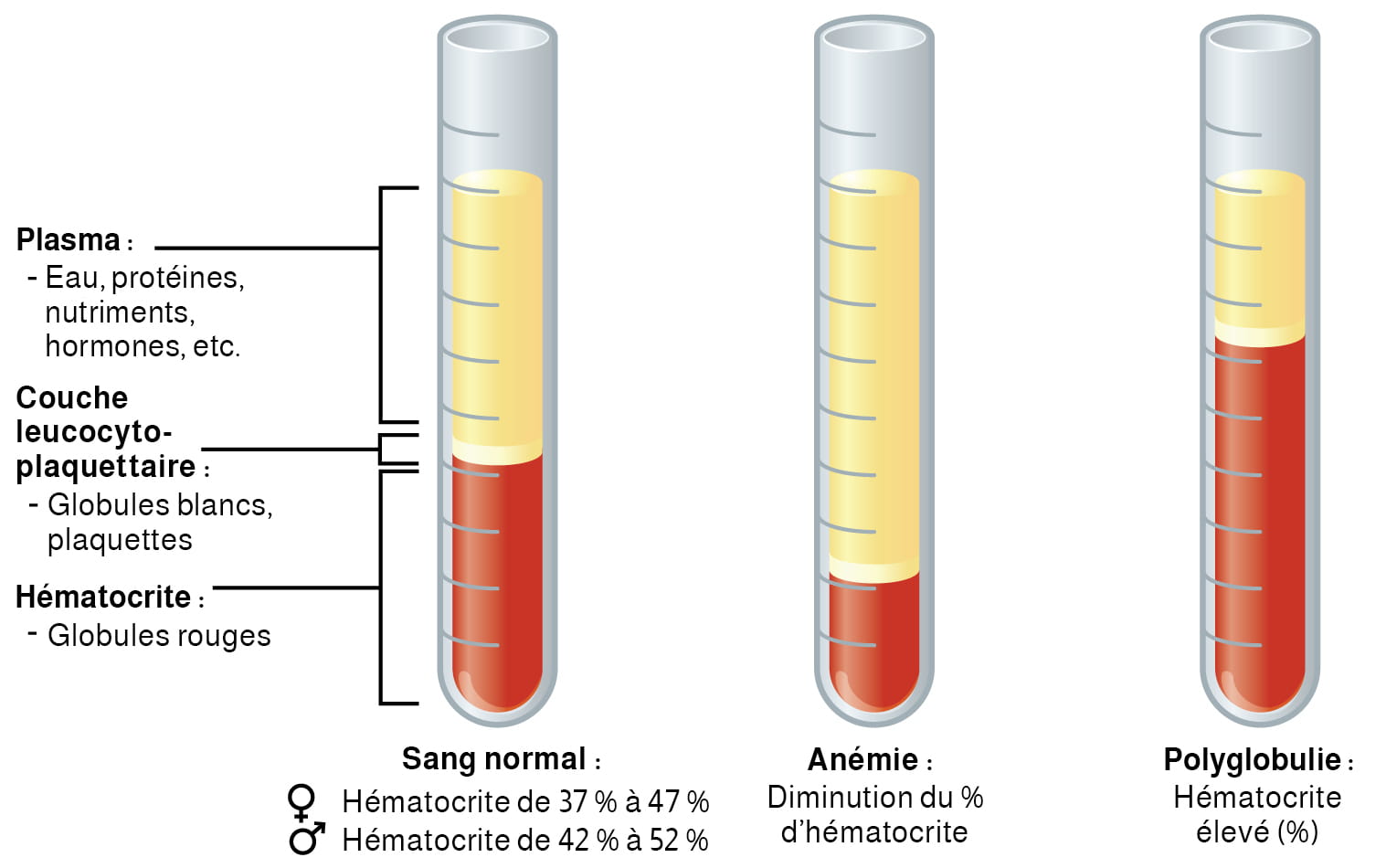
Figure 12.1 Position du cœur dans le thorax. Le cœur est situé dans la cavité thoracique, entre les poumons dans le médiastin. De la taille d’un poing, il est large au sommet et se rétrécit vers le bas. D’après Betts et coll., 2013. Sous licence
CC BY 4.0.
[Description de l’image] Membranes et couches des parois du cœur
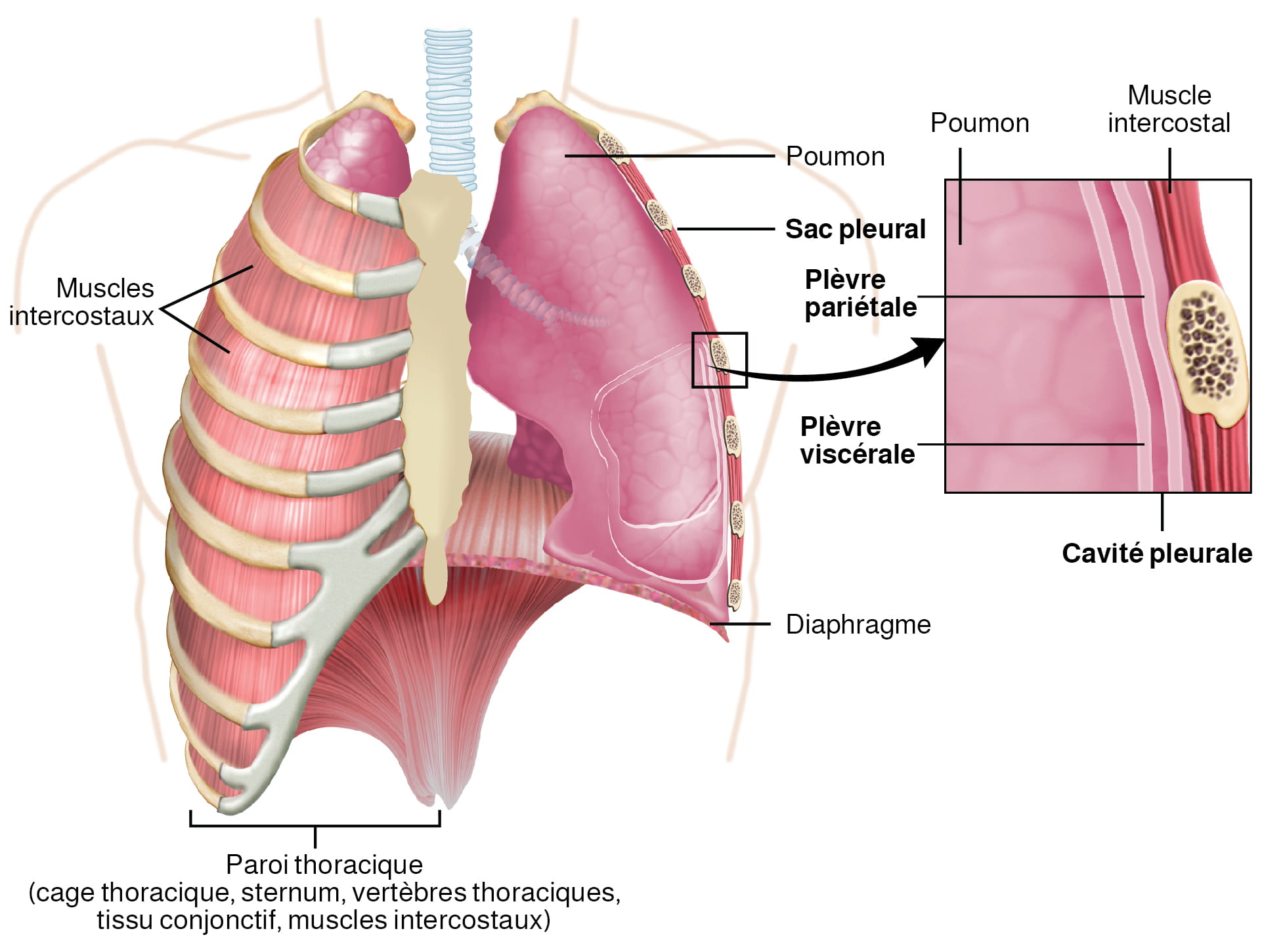
Le cœur et les racines des gros vaisseaux sont entourés d’une membrane appelée péricarde. Le péricarde est formé de deux couches distinctes :
- Le péricarde fibreux (couche externe) est constitué d’un tissu conjonctif dense et résistant qui protège le cœur et le maintient en place.
- Séparé du péricarde fibreux par la cavité péricardique qui contient du liquide, le péricarde séreux (couche interne) se compose de deux feuillets :
- Le péricarde pariétal (feuillet externe), qui est fusionné au péricarde fibreux.
- Le péricarde viscéral ou épicarde (feuillet interne), qui est fusionné au cœur et forme la couche externe de la paroi cardiaque.
Les parois du cœur sont constituées de trois couches :
- L’épicarde (couche externe) est un autre terme utilisé pour désigner le péricarde viscéral mentionné ci-dessus.
- Le myocarde (couche intermédiaire) est constitué d’une épaisse couche de tissu musculaire qui permet au cœur de se contracter.
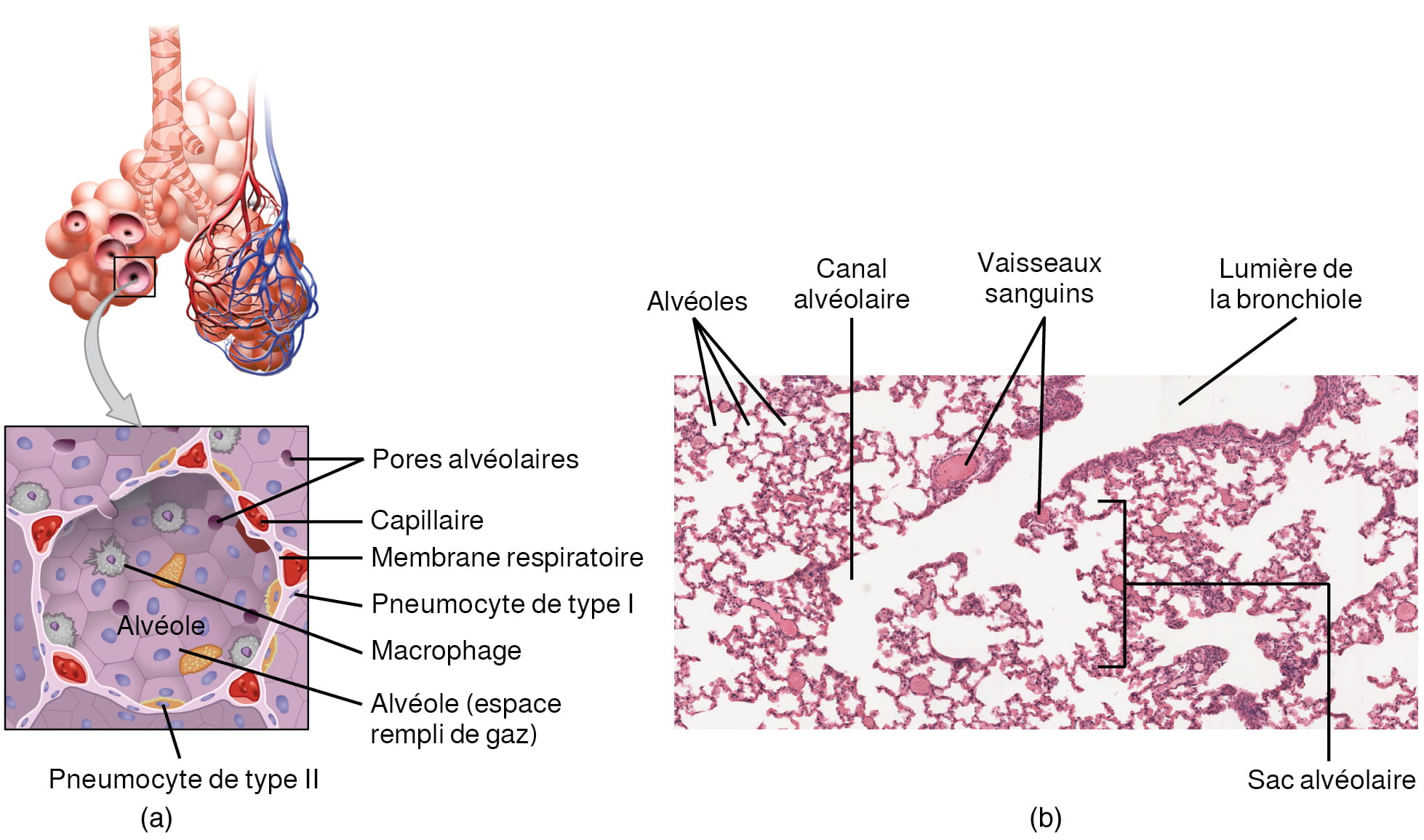
- L’endocarde (couche interne) tapisse les parois des cavités cardiaques et est le principal composant des valves cardiaques.
- Observez la figure 12.2 ci-dessous et nommez les couches de la paroi cardiaque et des membranes qui l’entourent, en commençant par la couche interne.
- Expliquez pourquoi le myocarde est plus épais que l’endocarde, comme on peut le voir sur l’image.
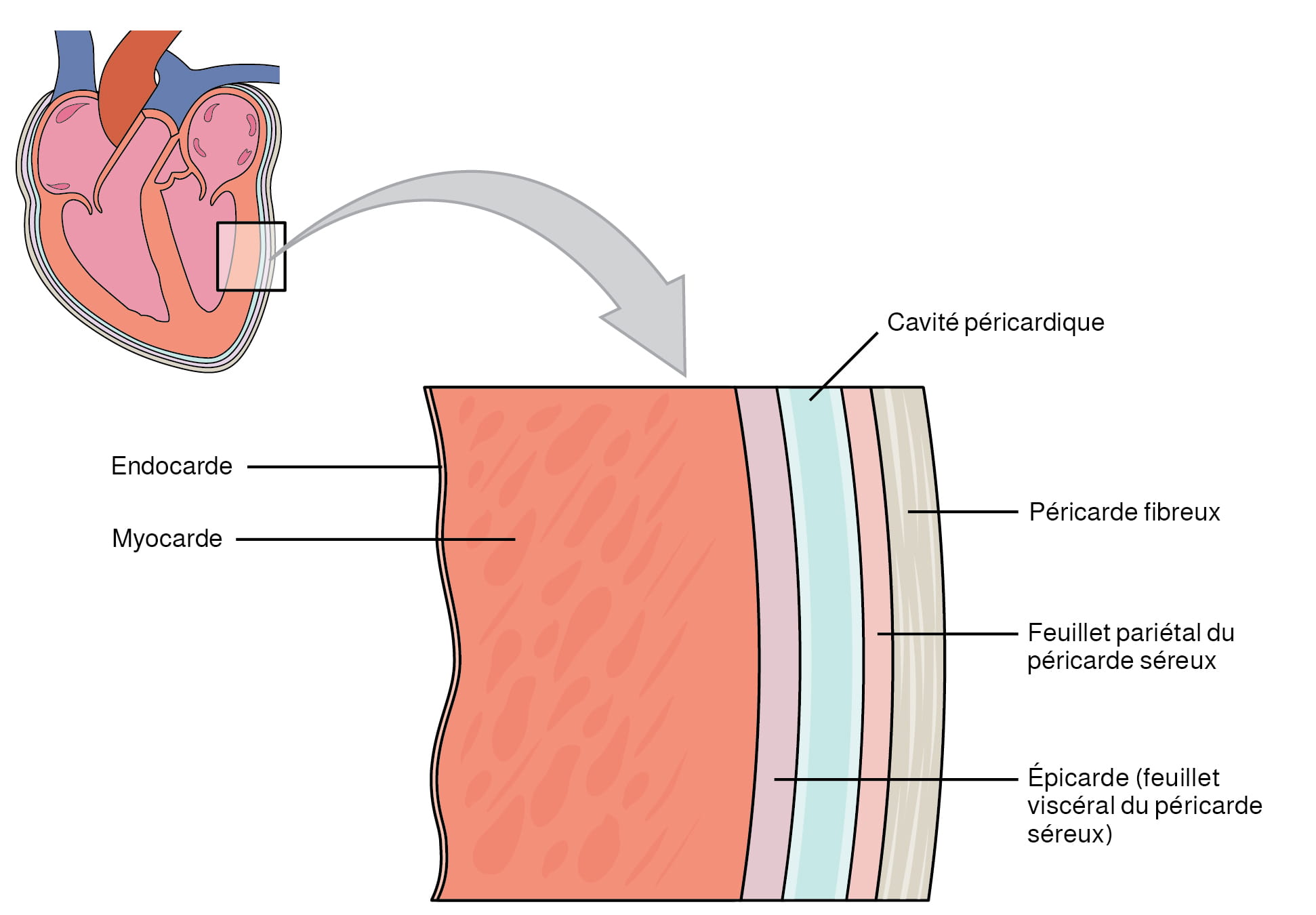
Figure 12.2 Feuillets péricardiques et couches de la paroi cardiaque. Le péricarde, qui entoure le cœur, se compose de deux couches séparées par la cavité péricardique. La paroi du cœur se compose de trois couches. Le péricarde et la paroi cardiaque partagent l’épicarde. D’après Betts et coll., 2013. Sous licence
CC BY 4.0.
[Description de l’image]Structures internes du cœur
Le cœur est constitué de quatre cavités :
- Les cavités supérieures sont les atriums droit et gauche.
- Les cavités inférieures sont les ventricules droit et gauche.
Le septum interventriculaire est une paroi musculaire qui sépare les ventricules droit et gauche. Le septum interatrial sépare les atriums droit et gauche.
De chaque côté du cœur, l’atrium et le ventricule sont séparés par une valve atrio-ventriculaire :
- La valve atrio-ventriculaire droite, anciennement appelée valve tricuspide, sépare l’atrium droit et le ventricule droit.
- La valve AV gauche, ou valve mitrale, sépare le ventricule gauche et l’atrium gauche. Cette valve est également appelée valve bicuspide.
Il existe également deux autres valves importantes :
- La valve du tronc pulmonaire sépare le ventricule droit du tronc pulmonaire.
- La valve aortique sépare le ventricule gauche de l’aorte (De Saix et coll., 2013).
Activité d’identification de l’anatomie
Un élément interactif ou multimédia a été exclu de cette version du texte. Vous pouvez y accéder en ligne à l’adresse suivante :
https://ecampusontario.pressbooks.pub/medicalterminology/?p=259
Physiologie du cœur
Pour que le cœur puisse faire son travail et pomper le sang vers les poumons et tout l’organisme, les cellules du cœur doivent être alimentées en nutriments et en oxygène. Le cœur doit également coordonner les contractions afin que toutes les parties travaillent ensemble pour pomper le sang efficacement. Pour comprendre ce fonctionnement qui permet au cœur de pomper le sang, examinons trois aspects interdépendants de la fonction cardiaque.
- La circulation sanguine : Le cœur pompe le sang pour fournir de l’oxygène et des nutriments à chaque cellule du corps.
- Le cœur en tant qu’organe (circulation coronarienne) : Le cœur est un organe composé de cellules et de tissus qui ont besoin de leur propre apport sanguin.
- Le système de conduction électrique du cœur : Le cœur peut générer et transmettre de manière autonome des instructions au myocarde, afin qu’il se contracte et pompe le sang.
1. Circulation sanguine : le cœur, une pompe efficace
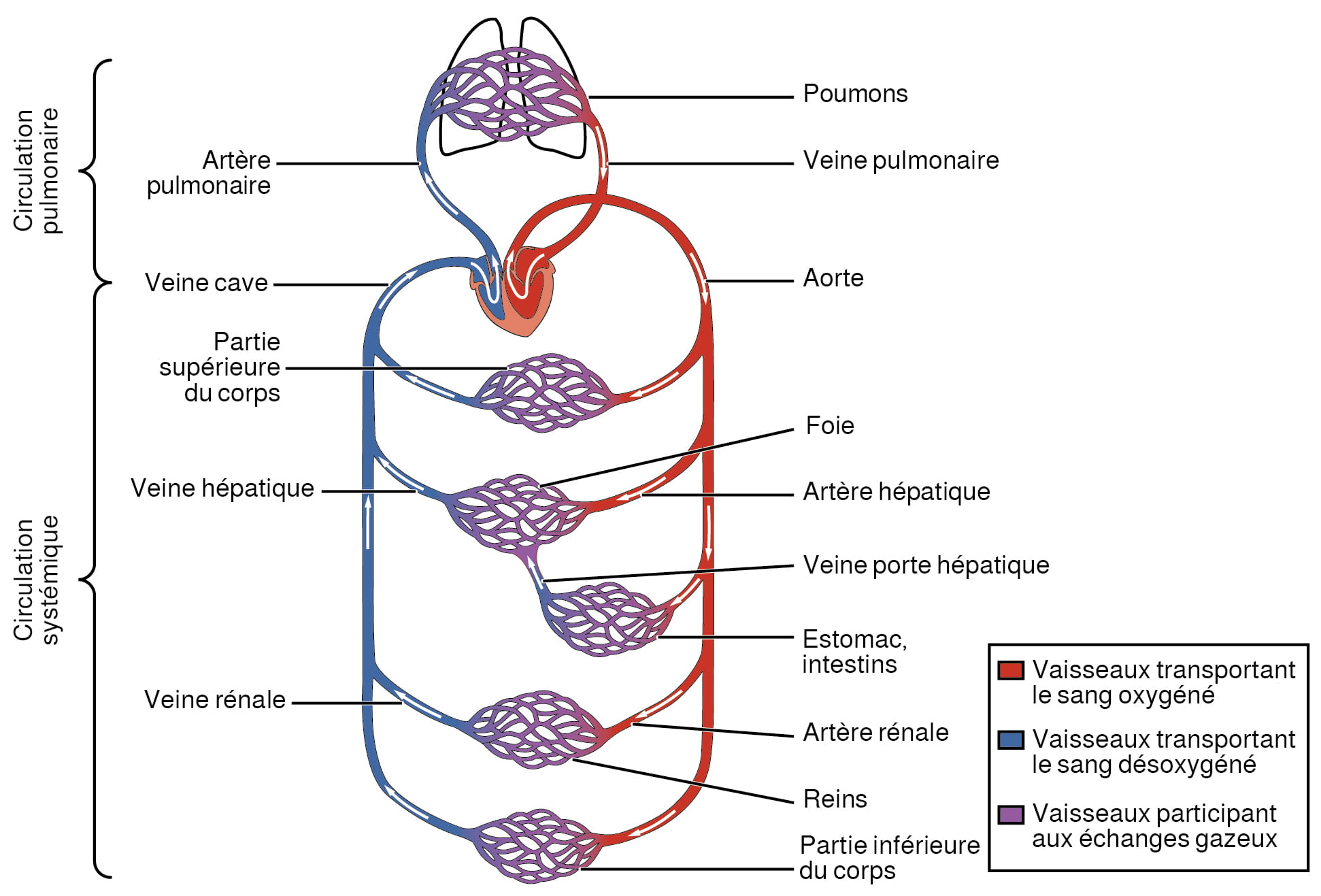
Le cœur pompe le sang vers deux appareils circulatoires distincts, mais liés, appelés « circulation pulmonaire » et « circulation systémique ». La circulation pulmonaire transporte le sang vers et depuis les poumons, où il absorbe l’oxygène et rejette le dioxyde de carbone. La circulation systémique transporte le sang fraîchement oxygéné vers la quasi-totalité des tissus de l’organisme et renvoie le sang relativement désoxygéné et le dioxyde de carbone vers le cœur pour être renvoyé dans la circulation pulmonaire.
Les bruits cardiaques entendus au stéthoscope sont les sons produits par les quatre valves cardiaques qui s’ouvrent et se ferment à des moments précis dans un cycle.
- Le sang qui transporte le dioxyde de carbone et les déchets des tissus de l’organisme est renvoyé dans l’atrium droit par la veine cave supérieure et la veine cave inférieure.
- Depuis l’atrium droit, le sang désoxygéné passe par la valve atrio-ventriculaire droite pour se rendre dans le ventricule droit.
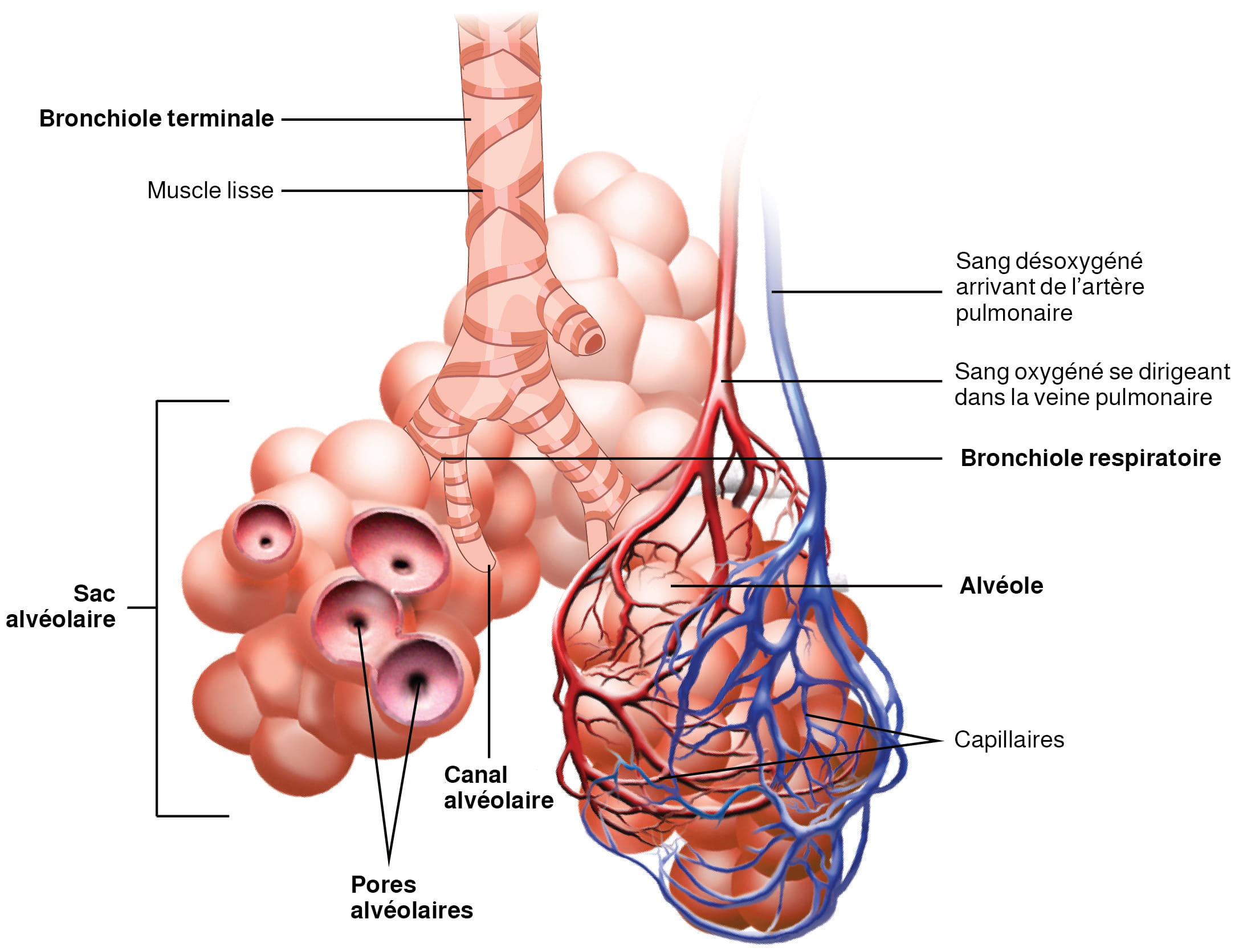
- Le ventricule droit pompe le sang désoxygéné à travers la valve du tronc pulmonaire et le propulse dans le tronc pulmonaire, qui se divise en artères pulmonaires droite et gauche, en direction des poumons. Ces artères se ramifient plusieurs fois avant d’atteindre les capillaires pulmonaires, où se produit l’échange gazeux : le dioxyde de carbone est expulsé du sang et l’oxygène y entre. Les artères pulmonaires sont les seules artères qui transportent le sang désoxygéné. Avez-vous remarqué qu’elles sont généralement de couleur bleue dans les illustrations du cœur?
- Le sang fraîchement oxygéné dans les poumons retourne à l’atrium gauche en passant par les veines pulmonaires. Ces veines transportent uniquement du sang saturé en oxygène et sont souvent colorées en rouge sur les images du cœur.
- Depuis l’atrium gauche, le sang traverse la valve mitrale et est projeté dans le ventricule gauche.
- Le ventricule gauche pompe le sang dans l’aorte, en passant par la valve aortique, pour irriguer toutes les parties du corps.
- Sur la figure 12.3, tracez du doigt le trajet de la circulation sanguine à partir du côté droit du cœur, en nommant chacune de ces structures lorsque vous les rencontrez : veines caves supérieure et inférieure, atrium droit, valve atrio-ventriculaire droite, ventricule droit, valve du tronc pulmonaire, artères pulmonaires droites et gauches.
- Expliquez ce qui se passerait en cas de blocage ou de rétrécissement de l’aorte.
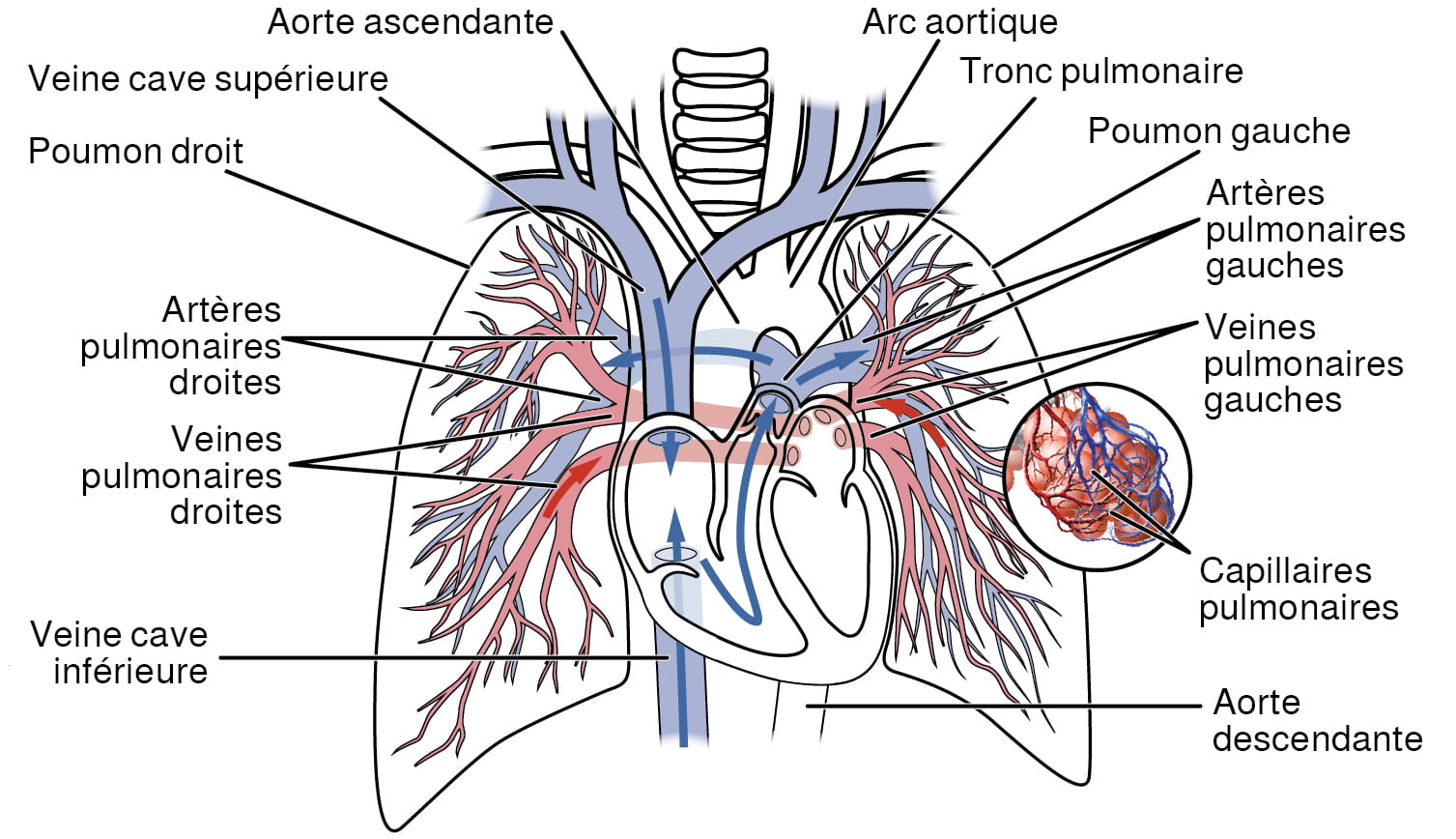
Figure 12.3. Circulation pulmonaire. Le sang expulsé du ventricule droit est projeté dans le tronc pulmonaire, qui se divise en deux artères pulmonaires. Ces vaisseaux se ramifient pour irriguer les capillaires pulmonaires, où se produit l’échange gazeux dans les alvéoles. Le sang retourne à l’atrium gauche en passant par les veines pulmonaires. D’après Betts et coll., 2013. Sous licence
CC BY 4.0.
[Description de l’image]Circulation pulmonaire
Le sang expulsé du ventricule droit est projeté dans le tronc pulmonaire, qui se divise en deux artères pulmonaires. Ces vaisseaux se ramifient pour irriguer les capillaires pulmonaires, où se produit l’échange gazeux dans les alvéoles. Le sang retourne à l’atrium gauche en passant par les veines pulmonaires.
- Sur la figure 12.4, tracez du doigt le trajet de la circulation sanguine à partir du côté gauche du cœur, en nommant chacune de ces structures lorsque vous les rencontrez : veines pulmonaires droites et gauches, atrium gauche, valve mitrale, ventricule gauche, valve aortique, aorte.
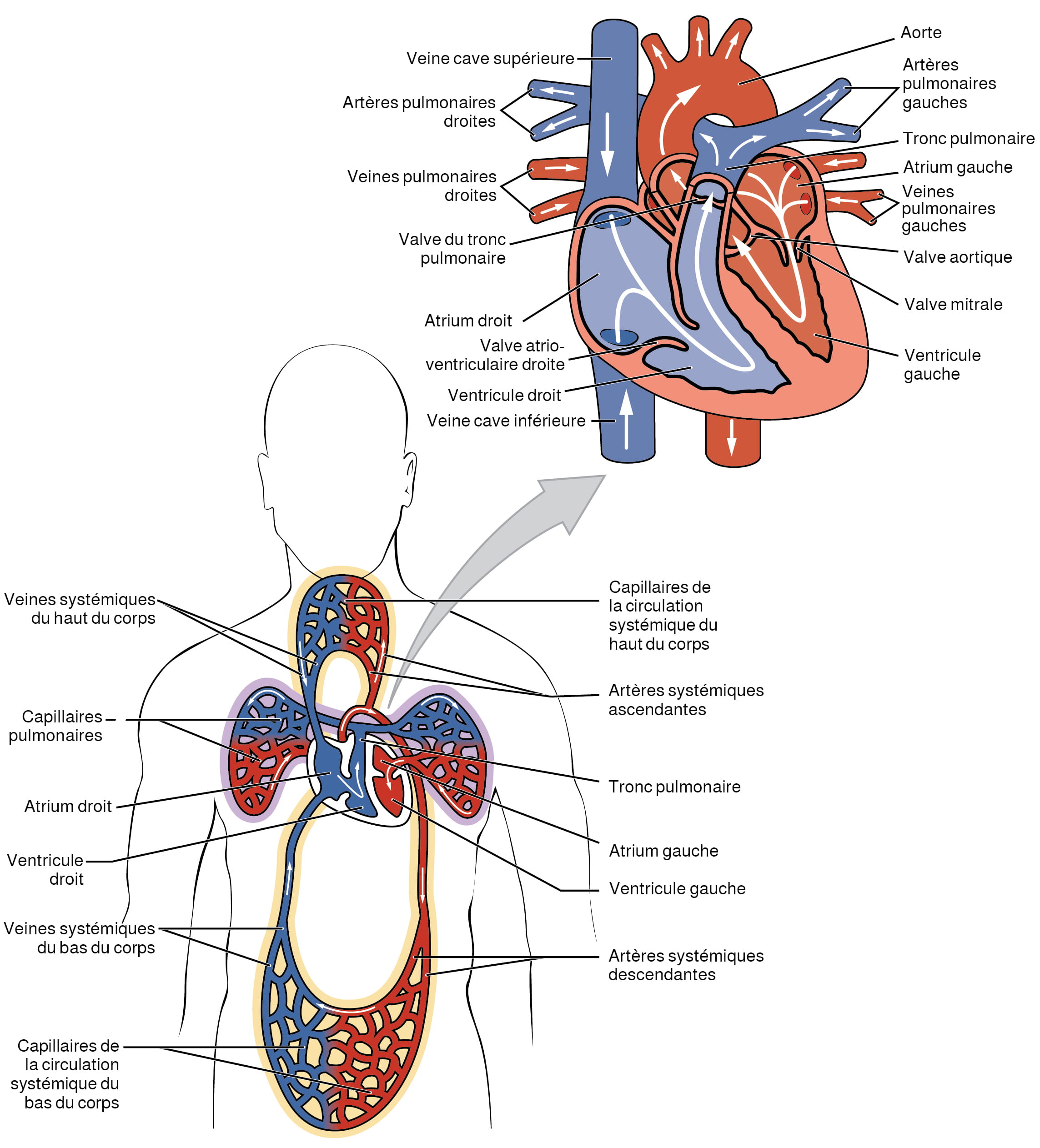
Figure 12.4. Les deux appareils de la circulation sanguine humaine. Le sang circule de l’atrium droit au ventricule droit, où il est pompé dans la circulation pulmonaire. Le sang des branches de l’artère pulmonaire est pauvre en oxygène, mais a une concentration relativement élevée de dioxyde de carbone. L’échange gazeux se produit dans les capillaires pulmonaires (l’oxygène entre dans le sang, le dioxyde de carbone en sort), et le sang riche en oxygène et pauvre en dioxyde de carbone est renvoyé dans l’atrium gauche. Le sang est ensuite projeté dans le ventricule gauche, qui le pompe dans la circulation systémique. Après l’échange dans les capillaires systémiques (l’oxygène et les nutriments sortent des capillaires et le dioxyde de carbone et les déchets y entrent), le sang retourne dans l’atrium droit et le cycle se répète. D’après Betts et coll., 2013. Sous licence
CC BY 4.0.
[Description de l’image]Cycle cardiaque
Le pompage et la circulation du sang impliquent un processus actif, coordonné et rythmé. Chaque battement représente un cycle de réception et d’éjection de sang par le cœur.
- La diastole est la partie du cycle où le cœur est détendu et où les atriums et ventricules se remplissent de sang. Les valves atrio-ventriculaires sont ouvertes, ce qui permet au sang de circuler des atriums vers les ventricules.
- La systole est la partie du cycle où le cœur se contracte, les valves atrio-ventriculaires se ferment et les ventricules éjectent le sang vers les poumons et l’organisme à travers les valves aortique et du tronc pulmonaire. Ces dernières se referment ensuite en préparation à une nouvelle phase de remplissage.
2. Le cœur en tant qu’organe : circulation coronarienne
Les cellules myocardiques ont besoin de leur propre approvisionnement en sang pour remplir leur fonction de contraction et de relaxation cardiaque et ainsi pomper le sang. Leur propre circulation sanguine leur fournit des nutriments et de l’oxygène et évacue le dioxyde de carbone et les déchets. Ces fonctions sont assurées par les artères et veines coronaires.
Sur l’image ci-dessous, localisez l’une des artères coronaires et ses branches :
- artère interventriculaire antérieure
- artère circonflexe
- artère coronaire droite
Suivez leur trajet pour déterminer quelles sont les parties du myocarde irriguées par chacune de ces trois artères (et leurs nombreuses petites branches).
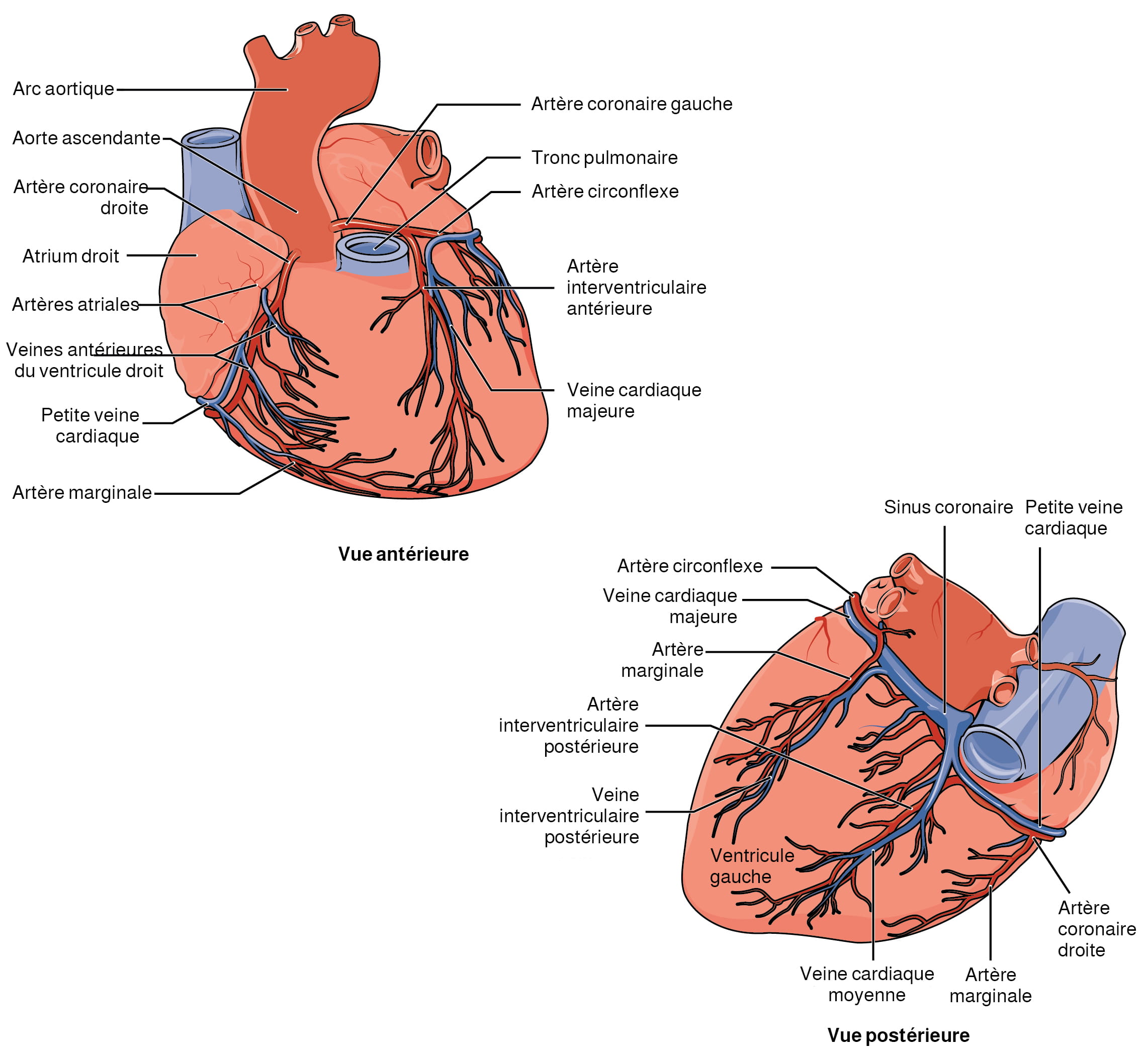
Figure 12.5 Circulation coronaire. Les vues antérieure et postérieure montrent les vaisseaux coronaires proéminents à la surface du cœur. D’après Betts et coll., 2013. Sous licence
CC BY 4.0.
[Description de l’image]3. Le système de conduction électrique du cœur
Afin que toutes les parties du cœur travaillent ensemble pour produire des battements réguliers et efficaces, le cœur possède son propre système électrique, qui déclenche et dirige chaque battement dans l’ensemble du myocarde. Des groupes spécialisés de cellules cardiaques remplissent cette fonction de manière autonome, sans recevoir de messages du système nerveux central.
Regardez la vidéo :

Un ou plusieurs éléments interactifs ont été exclus de cette version du texte. Vous pouvez les visualiser en ligne ici : https://ecampusontario.pressbooks.pub/acquerirlesbasesdelaterminologiemedicale/?p=378#oembed-4
Vidéo 12.2. The Heart, Part 2 – Heart Throbs: Crash Course A&P #26 (Cœur, partie 2 : cours accéléré en anatomie et physiologie no 26) [Vidéo en ligne]. © CrashCourse, 2015.
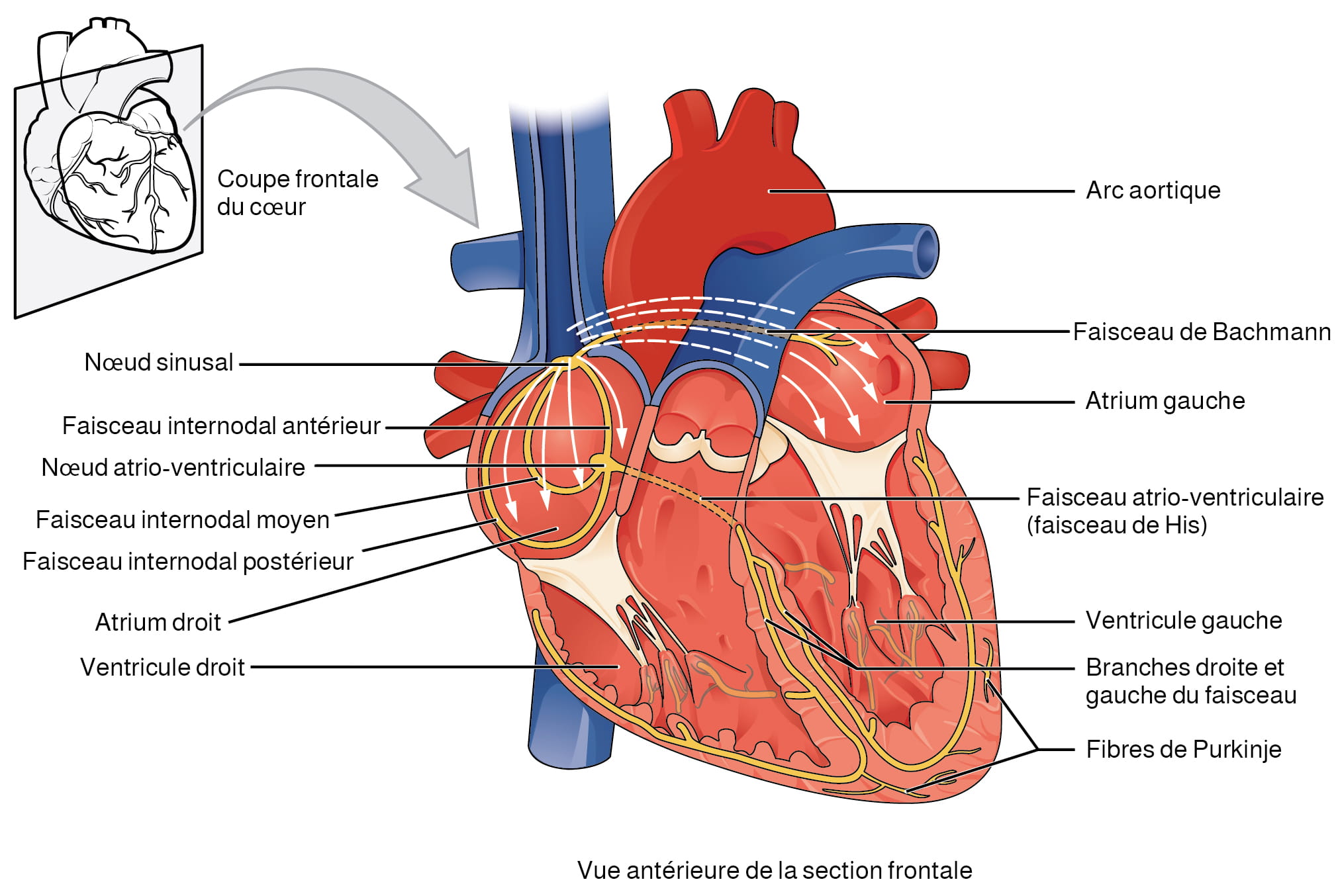
Figure 12.6. Système de conduction du cœur. Les composants conducteurs spécialisés du cœur comprennent le nœud sinusal, les faisceaux internodaux, le nœud atrio-ventriculaire, le faisceau atrio-ventriculaire, les branches droite et gauche du faisceau et les fibres de Purkinje. D’après Betts et coll., 2013. Sous licence
CC BY 4.0.
[Description de l’image] - Sur l’image ci-dessus, tracez l’impulsion électrique générée par le stimulateur cardiaque (le nœud sinusal) à travers le reste du système de conduction, y compris le nœud atrio-ventriculaire, le faisceau atrio-ventriculaire, les branches droite et gauche du faisceau et les fibres de Purkinje.
L’électrocardiogramme (ECG) permet de détecter et d’enregistrer l’activité électrique du système de conduction du cœur. La figure 12.7 montre l’impulsion électrique qui part du nœud sinusal (étape 2) et traverse le système de conduction cardiaque, permettant au cœur d’effectuer un cycle cardiaque. Chaque onde sur le tracé ECG représente l’électricité qui voyage et affecte une partie différente du cœur. Avez-vous remarqué que les valves atrio-ventriculaires se ferment lorsque l’impulsion électrique atteint les ventricules, tout juste avant la systole?
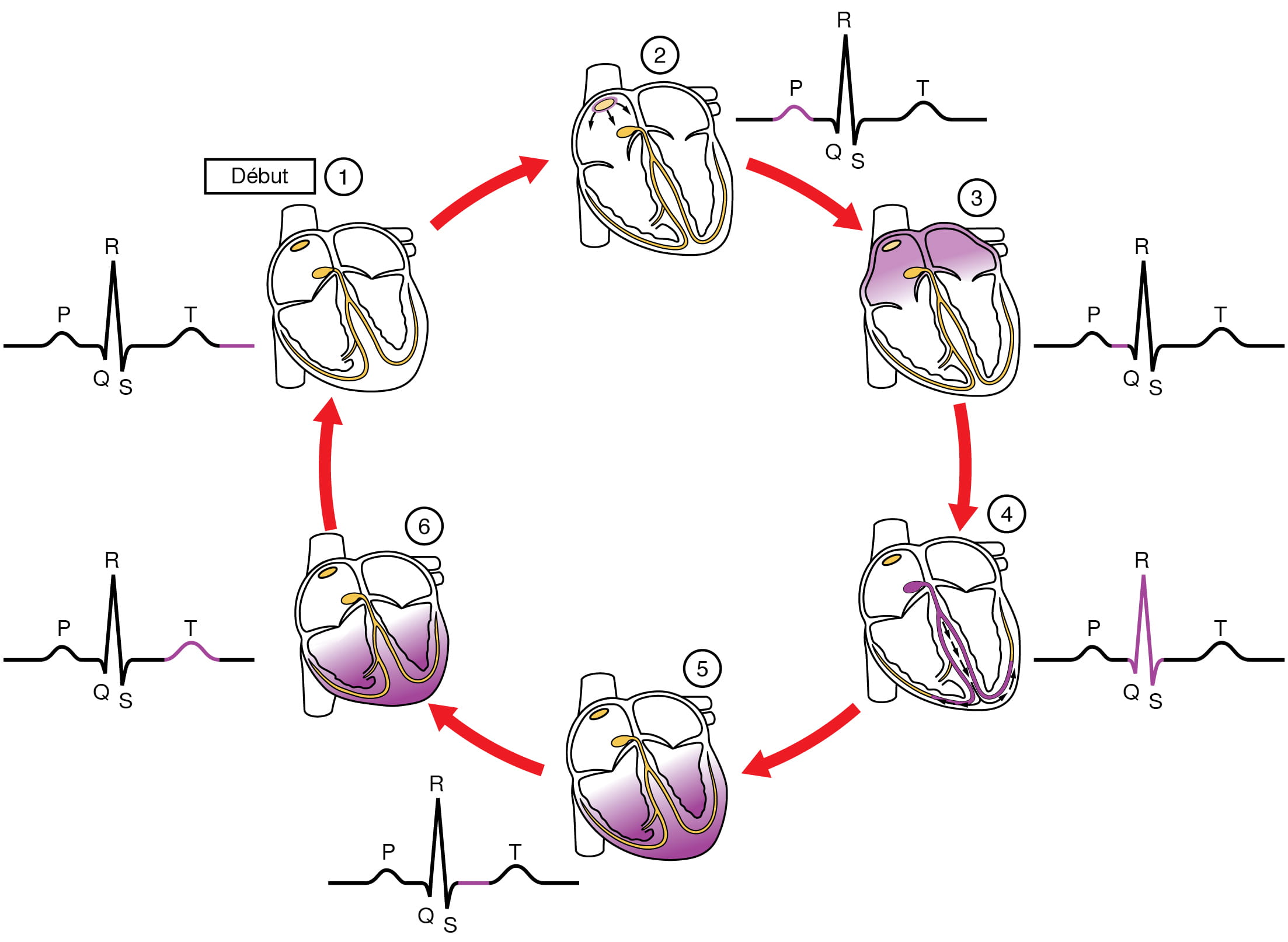
Figure 12.7. Tracé ECG corrélé au cycle cardiaque. Ce schéma met en corrélation un tracé ECG avec les événements électriques et mécaniques d’une contraction cardiaque. Chaque segment d’un tracé ECG correspond à un événement du cycle cardiaque. D’après Betts et coll., 2013. Sous licence
CC BY 4.0.
[Description de l’image]Termes associés au cœur difficiles à décomposer en radical et affixes Un élément interactif ou multimédia a été exclu de cette version du texte. Vous pouvez y accéder en ligne à l’adresse suivante :
https://ecampusontario.pressbooks.pub/medicalterminology/?p=259
Abréviations
Des abréviations existent pour de nombreux termes liés à l’appareil cardiovasculaire et au cœur.
Apprenez ces abréviations courantes en développant la liste ci-dessous.
Un élément interactif ou multimédia a été exclu de cette version du texte. Vous pouvez y accéder en ligne à l’adresse suivante :
https://ecampusontario.pressbooks.pub/medicalterminology/?p=259
Maladies et troubles
Cardiomyopathie
Le cœur d’un.e athlète bien entraîné.e peut être considérablement plus gros que celui d’une personne moyenne. L’exercice mène à l’expansion des cellules musculaires, un phénomène appelé hypertrophie. Chez les athlètes, le cœur peut pomper le sang plus efficacement à une fréquence moins élevée que chez les personnes non sportives. Toutefois, lorsque l’hypertrophie du cœur n’est pas due à l’exercice, la myocardiopathie hypertrophique peut être en cause. L’étiologie d’une hypertrophie anormale du muscle cardiaque est inconnue, mais cette pathologie n’est souvent pas diagnostiquée et peut se solder par une mort subite chez de jeunes personnes qui semblent en bonne santé (Betts et coll., 2013).
Il existe d’autres types de cardiomyopathie :
- La myocardiopathie dilatée, dont la cause est également inconnue et qui est diagnostiquée chez des personnes de tout âge. Dans ce cas, l’un des ventricules est plus volumineux que la normale.
- La cardiomyopathie arythmogène, une maladie héréditaire qui se traduit par des battements irréguliers.
- La myocardiopathie restrictive, une complication secondaire à d’autres affections entraînant une cicatrisation ou un raidissement du myocarde (CDC, 2019).
La cardiomyopathie peut également être causée par un infarctus du myocarde, une infection du myocarde, la grossesse, une maladie endocrinienne auto-immune, l’abus d’alcool ou la consommation de cocaïne. Le myocarde étant responsable de la contraction et du pompage du sang, les cardiomyopathies sont associées à une dysfonction cardiaque et peuvent entraîner une insuffisance cardiaque (CDC, 2019). Pour en savoir plus sur ce sujet, visitez la page Web des CDC sur les cardiomyopathies.
Insuffisance cardiaque
L’insuffisance cardiaque se définit comme l’incapacité du cœur à pomper suffisamment de sang pour répondre aux besoins de l’organisme. On l’appelle aussi insuffisance cardiaque congestive. Cette pathologie cause essoufflement et gonflement des membres inférieurs dus à l’accumulation de liquide dans les poumons. Elle peut être causée par une cardiomyopathie et entraîner une hypertension et un dysfonctionnement des valves cardiaques. Pour en savoir plus, consultez la page Web sur l’insuffisance cardiaque de la Fondation des maladies du cœur et de l’AVC.
Valvulopathie
Vous souvenez-vous du nom et de l’emplacement des quatre valves cardiaques?
Les quatre valves s’ouvrent et se ferment à des moments précis du cycle cardiaque, afin que le sang ne circule que dans une seule direction dans le cœur. Ces valves doivent donc s’ouvrir et se refermer complètement. Des infections, notamment en cas de rhumatisme articulaire aigu ou d’endocardite infectieuse, peuvent affecter les valves cardiaques et entraîner la formation de tissu cicatriciel qui interfère avec leur fonctionnement. Parmi les autres causes de valvulopathie, citons les malformations congénitales des valves, les maladies auto-immunes et d’autres maladies cardiovasculaires telles que les anévrismes aortiques et l’athérosclérose (CDC, 2019a).
La valvulopathie peut être asymptomatique ou provoquer une dyspnée, une arythmie, de la fatigue et d’autres symptômes. Elle est souvent détectée lorsqu’un souffle cardiaque est entendu au stéthoscope (CDC, 2019a).
- Prolapsus mitral
- La valve mitrale (bicuspide) ne parvient pas à se fermer complètement en raison d’une insuffisance ou malformation, ce qui permet au sang de refluer dans l’atrium gauche pendant la systole. Comme une partie du sang retourne dans l’atrium, une quantité insuffisante de sang est pompée du ventricule dans la circulation systémique. Cette incapacité à bien se refermer et le reflux qui en résulte peuvent aussi concerner d’autres valves (CDC, 2019a).
- Sténose aortique
- En raison d’un rétrécissement ou durcissement, la valve aortique ne parvient pas à bien s’ouvrir pour permettre au sang de circuler en quantité suffisante dans la circulation systémique. La sténose peut atteindre n’importe quelle valve, mais affecte le plus souvent la valve aortique (CDC, 2019a).
Pour en savoir plus, consultez la page des CDC sur les valvulopathies.
Anévrisme
Un anévrisme est un défaut dans la paroi amincie et fragilisée d’une artère qui se gonfle lorsque le sang en circulation exerce une pression. N’importe quelle artère et même les parois du myocarde peuvent être touchées. Des anévrismes se produisent parfois dans la partie de l’aorte située dans le thorax (voir la figure 12.8). En cas de déchirure provoquant une infiltration de sang entre les couches de la paroi du vaisseau, on parle de « dissection aortique ». La rupture d’un anévrisme entraîne une hémorragie interne soudaine et massive (CDC, 2019b).
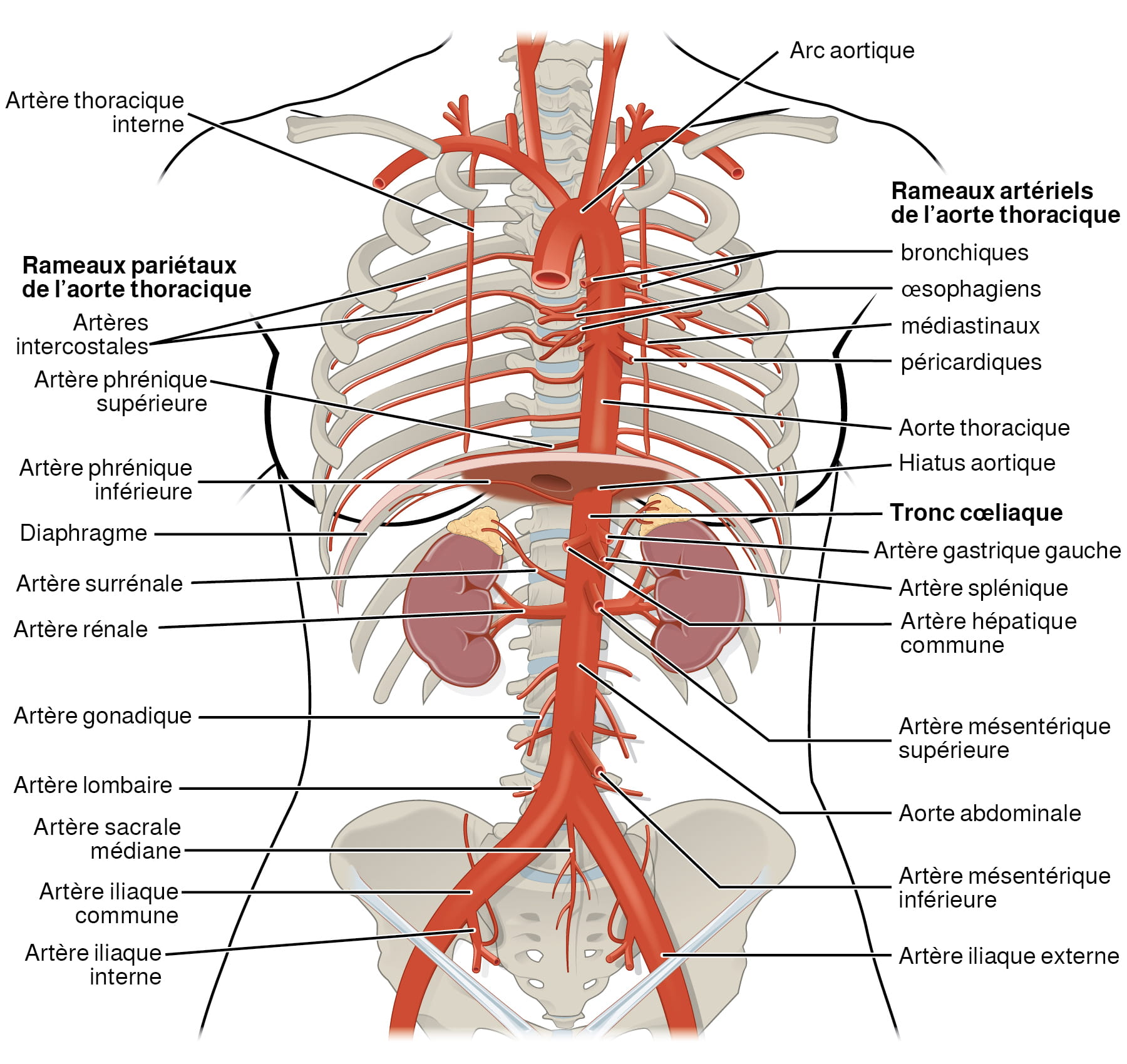
Figure 12.8. Artères des régions thoracique et abdominale. L’aorte thoracique donne naissance aux artères des branches viscérales et pariétales. D’après Betts et coll., 2013. Sous licence
CC BY 4.0.
[Description de l’image]Le risque de développer des anévrismes augmente en cas de tabagisme, d’hypertension, d’hypercholestérolémie ou d’athérosclérose. Des antécédents familiaux d’anévrisme ou certaines maladies génétiques peuvent aussi augmenter ce risque.
Les anévrismes sont souvent asymptomatiques et peuvent être détectés de manière fortuite lors d’examens diagnostiques effectués pour d’autres raisons. Ils sont parfois réparés chirurgicalement et parfois traités avec des médicaments tels que des antihypertenseurs (CDC, 2019b; Tittley, s.d.). Pour en savoir plus, consultez la page de la Société canadienne de chirurgie vasculaire sur les anévrismes de l’aorte thoracique.
Malformation cardiaque
La circulation fœtale est différente de la circulation postnatale. Le cœur fœtal comporte deux ouvertures supplémentaires, le foramen ovale et le canal artériel, qui permettent au sang de circuler en contournant les poumons immatures du fœtus. Le sang fœtal est réoxygéné par les poumons maternels, et le placenta assure la circulation entre la mère et le fœtus. Ces deux ouvertures se referment généralement à la naissance (Betts et coll., 2013).
Les malformations septales sont souvent détectées à l’auscultation. Des bruits cardiaques inhabituels peuvent être causés par un problème de circulation sanguine et de fermeture des valves. L’imagerie médicale permet de confirmer ou d’écarter un diagnostic. Dans de nombreux cas, aucun traitement n’est nécessaire.
- La persistance du canal artériel est une maladie congénitale où le canal artériel ne s’est pas refermé après la naissance. Si elle n’est pas traitée, elle peut entraîner une insuffisance cardiaque congestive.
- La persistance du foramen ovale est un type de communication interauriculaire dû à un défaut de fermeture du trou dans le septum interatrial à la naissance.
- Cette anomalie touche de 20 à 25 % de la population générale. La plupart des cas sont bénins et asymptomatiques, mais dans les cas extrêmes, une intervention chirurgicale est nécessaire pour fermer l’ouverture de façon permanente.
- La tétralogie de Fallot est une malformation congénitale qui peut résulter de l’exposition à des facteurs environnementaux inconnus. Elle se caractérise par une ouverture dans le septum interventriculaire causée par l’obstruction du tronc pulmonaire, normalement au niveau de la valve du tronc pulmonaire. Cette ouverture permet au sang relativement désaturé du ventricule droit de circuler dans le ventricule gauche et de se mélanger au sang relativement saturé en oxygène.
- Les symptômes sont un souffle cardiaque, un faible taux d’oxygène dans le sang, une dyspnée, une polyglobulie, une déformation des doigts et des ongles et, chez les enfants, des difficultés à s’alimenter ou un retard de croissance et de développement.
- C’est la cause la plus fréquente de cyanose après la naissance. D’autres malformations cardiaques peuvent accompagner cette maladie, dont le diagnostic est généralement confirmé par échocardiographie.
- En cas de graves malformations septales, dont la tétralogie de Fallot et la persistance du foramen ovale, l’incapacité du cœur à bien se développer peut conduire à un état communément appelé « bébé bleu ». Indépendamment de la pigmentation normale de la peau, l’apport insuffisant de sang oxygéné entraîne une cyanose (Betts et coll., 2013).
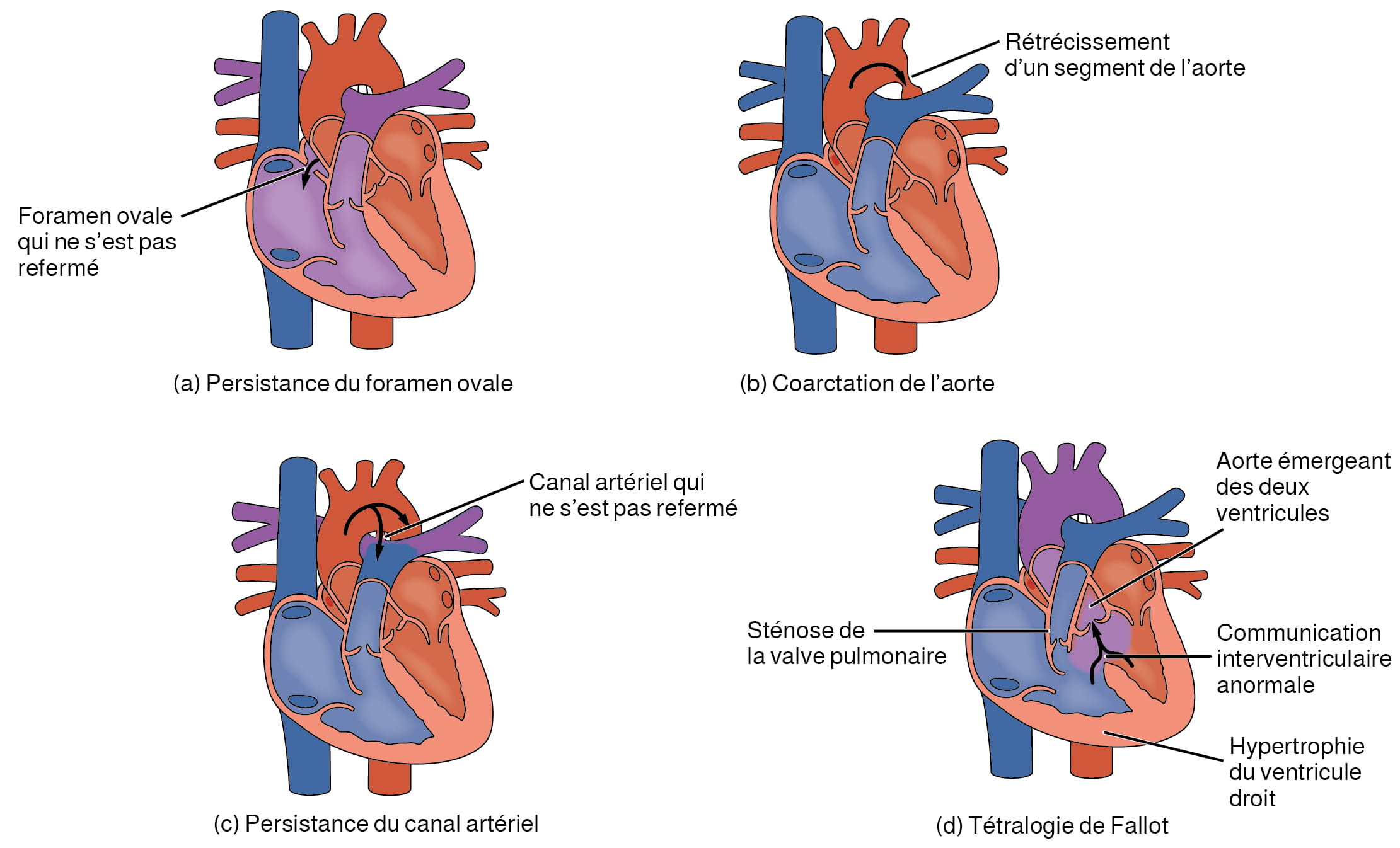
Figure 12.9. Malformations cardiaques congénitales. (a) La persistance du foramen ovale est une ouverture anormale dans le septum interatrial ou, plus communément, un défaut de fermeture du foramen ovale. (b) La coarctation de l’aorte est un rétrécissement anormal de l’aorte. (c) La persistance du canal artériel est un défaut de fermeture du canal artériel. (d) La tétralogie de Fallot comprend une ouverture anormale dans le septum interventriculaire. D’après Betts et coll., 2013. Sous licence
CC BY 4.0.
[Description de l’image]Maladies de la circulation coronaire
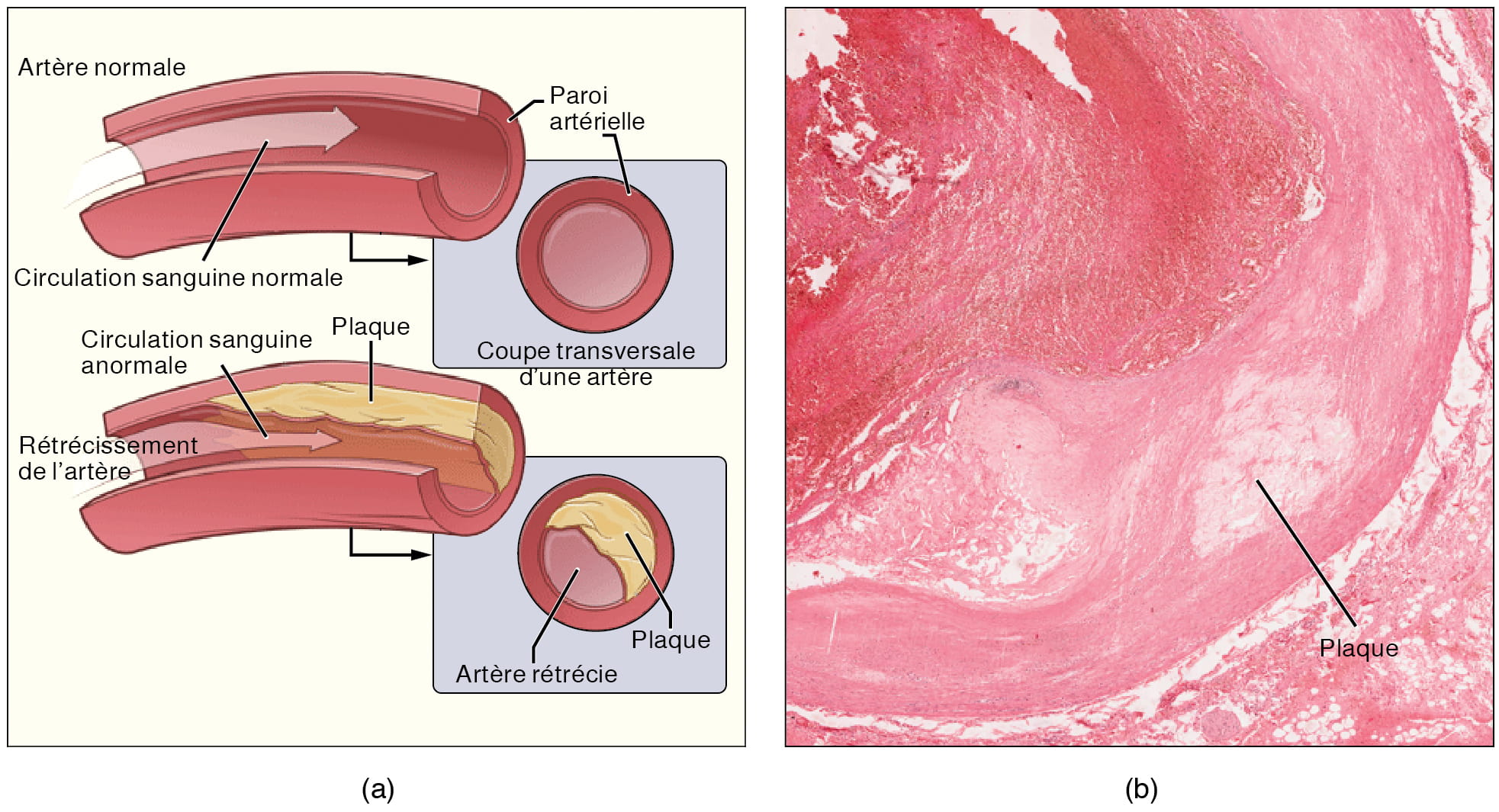
Coronaropathie
La coronaropathie survient lorsque l’accumulation de plaque dans les artères coronaires obstrue le flux sanguin et diminue la compliance des vaisseaux. Cet état se nomme athérosclérose. À mesure que la maladie progresse et que les vaisseaux sanguins coronaires deviennent de plus en plus étroits, les cellules du myocarde deviennent ischémiques, ce qui donne lieu à des symptômes d’angine de poitrine dans certains cas. Si elle n’est pas traitée, la coronaropathie peut entraîner un infarctus du myocarde.
L’image ci-dessous montre une obstruction des artères coronaires à l’angiographie (Betts et coll., 2013).
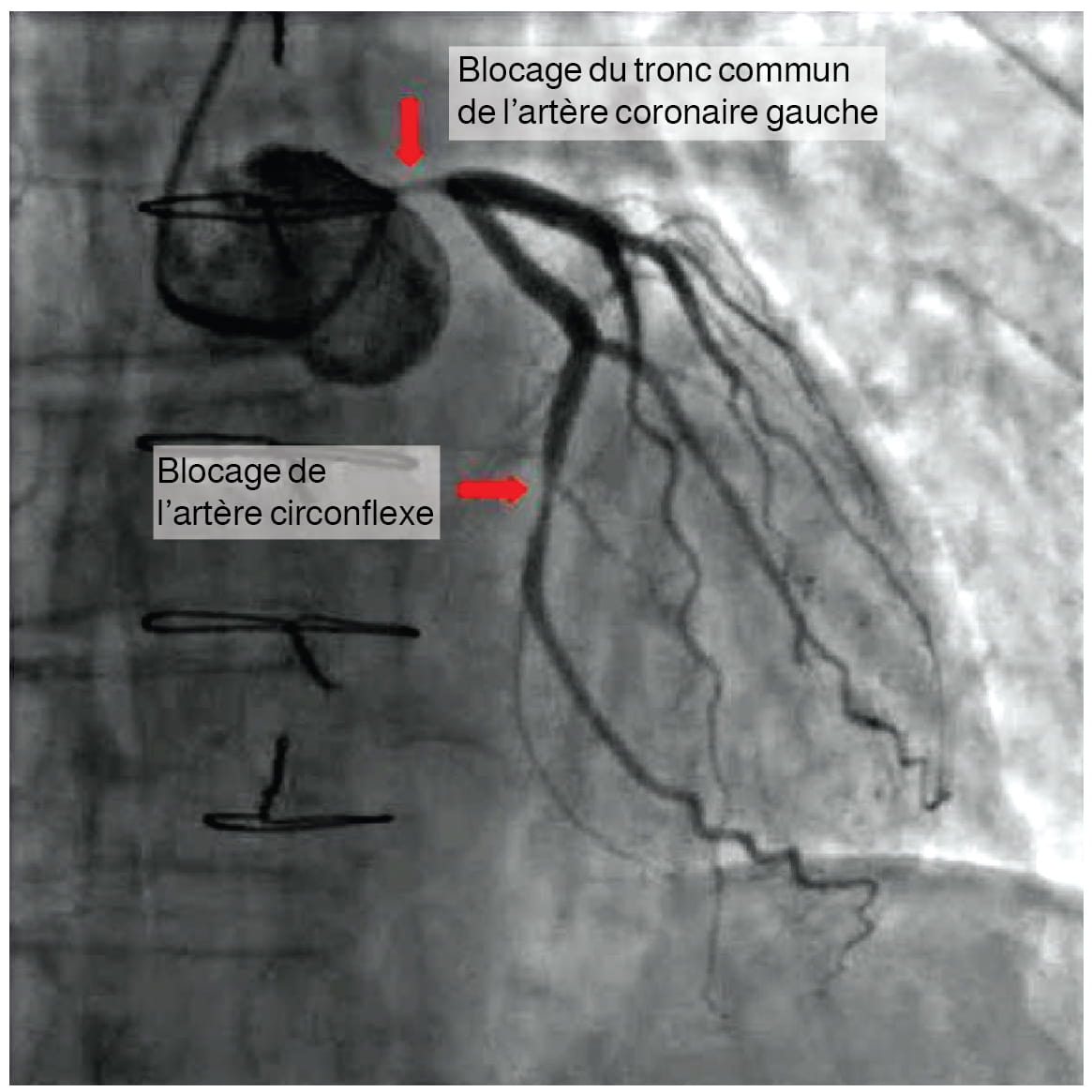
Figure 12.10. Angiographie d’artères coronaires athéroscléreuses. Dans cette coronarographie, le produit de contraste rend visibles deux artères coronaires occluses. Ces blocages peuvent entraîner une diminution du flux sanguin (ischémie) et un manque d’oxygène (hypoxie) dans les tissus cardiaques. S’il n’est pas corrigé, ce problème peut entraîner la destruction d’une partie du muscle cardiaque (infarctus du myocarde). D’après Betts et coll., 2013. Sous licence
CC BY 4.0.
La coronaropathie est progressive et chronique. Les facteurs de risque sont le tabagisme, les antécédents familiaux, l’hypertension, l’obésité, le diabète, la forte consommation d’alcool, le manque d’exercice, le stress et l’hyperlipidémie. Le traitement peut inclure des médicaments, des modifications dans l’alimentation et l’activité physique, une angioplastie, une endoprothèse coronaire ou un pontage aortocoronarien (Betts et coll., 2013).
- L’angioplastie est une intervention qui consiste à élargir mécaniquement le vaisseau en cas d’occlusion. Un cathéter spécialisé muni d’un petit ballonnet est inséré dans un vaisseau du bras ou de la jambe, puis dirigé vers le site de l’occlusion. Le ballonnet est alors gonflé pour comprimer la plaque et dilater le vaisseau afin d’augmenter le flux sanguin. Une fois le ballonnet dégonflé et rétracté, une endoprothèse faite d’un maillage spécialisé est généralement insérée au site de l’occlusion pour renforcer les parois affaiblies et endommagées et éviter une autre occlusion.
- Le pontage aortocoronarien est une intervention chirurgicale qui consiste à greffer un vaisseau prélevé sur une autre partie du corps pour contourner la zone de l’occlusion (Betts et coll., 2013).
Infarctus du myocarde
L’infarctus du myocarde est le terme médical désignant une crise cardiaque.
Il résulte généralement d’un problème d’irrigation sanguine dans une région du cœur, ce qui entraîne la mort des cellules du muscle cardiaque. L’obstruction d’une artère coronaire (par l’accumulation de plaque d’athérome) est souvent en cause. Elle peut également survenir lorsqu’un morceau de plaque se détache et se déplace dans la circulation coronaire jusqu’à se loger dans l’un des plus petits vaisseaux. L’infarctus peut être déclenché par un exercice physique intense, lorsque l’artère partiellement occluse n’est plus en mesure de laisser passer assez de sang, ou par un stress important pouvant induire un spasme coronarien qui perturbe l’irrigation et conduit à la nécrose du myocarde (Betts et coll., 2013).
On estime qu’entre 22 et 64 % des infarctus du myocarde sont des infarctus silencieux.
En cas d’infarctus aigu du myocarde, une douleur soudaine survient généralement sous le sternum (douleur rétrosternale), appelée « angine de poitrine », qui irradie souvent dans le bras gauche chez les hommes, mais pas chez les femmes. Les autres symptômes courants sont la dyspnée, les palpitations, la nausée et les vomissements, la diaphorèse, l’anxiété et la syncope. De nombreux symptômes s’apparentent à ceux d’autres problèmes de santé, notamment une crise d’anxiété ou une simple indigestion. Le diagnostic différentiel est critique (Betts et coll., 2013).
Un infarctus peut être confirmé par un ECG.
D’autres tests diagnostiques sont possibles :
- Échocardiographie
- Tomodensitométrie
- IRM
- Analyses sanguines courantes indiquant un taux élevé de créatine kinase-MB et de troponines, qui sont toutes deux libérées par les cellules endommagées du muscle cardiaque (Betts et coll., 2013).
L’infarctus peut induire un rythme cardiaque dangereux, voire un arrêt cardiaque. Les facteurs de risque importants sont la coronaropathie, l’âge, le tabagisme, un taux sanguin élevé de lipoprotéine de basse densité, un faible taux de cholestérol HDL, l’hypertension, le diabète sucré, l’obésité, le manque d’exercice physique, l’insuffisance rénale chronique, la consommation excessive d’alcool et la consommation de drogues illégales (Betts et coll., 2013).
Troubles de conduction électrique
Arythmie
L’arythmie ne veut pas dire aucun battement cardiaque! Il s’agirait plutôt d’une asystolie.
L’arythmie se définit comme un rythme cardiaque irrégulier, c’est-à-dire trop rapide, trop lent ou simplement irrégulier.
Le stimulateur cardiaque naturel du cœur, le nœud sinusal, déclenche une impulsion électrique 60 à 90 fois par minute chez l’adulte au repos. Cette impulsion voyage dans le système de conduction du cœur afin d’assurer un pompage harmonieux et coordonné. Les signaux électriques peuvent être détectés et enregistrés à travers la peau à l’aide d’un électrocardiographe. L’arythmie peut survenir lorsque le nœud sinusal ne parvient pas à émettre une impulsion ou lorsque le système de conduction ne parvient pas à transmettre cette impulsion à travers le cœur.
Si l’activité électrique du cœur est gravement perturbée, un arrêt de l’activité électrique ou une fibrillation peuvent se produire. En cas de fibrillation, le cœur bat de manière incontrôlée, ce qui l’empêche de pomper efficacement.
- La fibrillation atriale est un trouble grave, mais tant que les ventricules continuent à pomper le sang, le pronostic vital n’est pas compromis dans l’immédiat.
- La fibrillation ventriculaire est une urgence médicale qui nécessite une assistance pour le maintien des fonctions vitales, car les ventricules ne pompent plus efficacement le sang. Non traité, ce trouble peut conduire à la mort cérébrale.
Le traitement le plus courant est la défibrillation, qui consiste à utiliser des palettes pour transmettre une décharge au cœur à partir d’une source électrique externe pour tenter de rétablir un rythme sinusal normal. Un défibrillateur provoque un arrêt cardiaque pour que le nœud sinusal puisse déclencher un cycle de conduction normal. Des défibrillateurs externes automatiques (DAE) se trouvent dans des lieux fréquentés par un grand nombre de personnes (écoles, restaurants, aéroports). Ces dispositifs comportent des instructions verbales simples et directes que le personnel non médical peut suivre pour tenter de sauver une vie (Betts et coll., 2013).
Fréquence cardiaque anormale
La bradycardie est l’état où la fréquence cardiaque chute en dessous de 60 bpm chez l’adulte au repos. Des symptômes tels que faiblesse, fatigue, étourdissements, syncope, inconfort thoracique, palpitations ou détresse respiratoire peuvent indiquer que le cœur ne fournit pas assez de sang oxygéné aux tissus. En l’absence de symptômes, la bradycardie n’est pas considérée comme cliniquement significative. Le terme bradycardie relative peut être utilisé lorsque la fréquence cardiaque se situe dans les valeurs normales, mais que ces symptômes sont tout de même présents. La plupart des cas demeurent asymptomatiques tant que la fréquence reste supérieure à 50 bpm.
La tachycardie est un état où la fréquence au repos est supérieure à 100 bpm. La tachycardie est un trouble pouvant être détecté chez les femmes enceintes ou les personnes qui vivent un stress extrême. Certaines personnes peuvent rester asymptomatiques, mais les symptômes qui se manifestent généralement sont les étourdissements, l’essoufflement, un pouls rapide, des palpitations cardiaques, une douleur thoracique ou une syncope. Le traitement dépend de la cause sous-jacente, mais peut inclure des médicaments, un défibrillateur implantable, l’ablation de fibrillation ou la chirurgie (Betts et coll., 2013).
Bloc cardiaque
Un bloc cardiaque est une interruption de la conduction normale. Le bloc est généralement nommé d’après la partie du système de conduction à l’origine du problème. Par exemple, le bloc de branche bilatéral correspond à une mauvaise conduction dans les deux branches du faisceau atrio-ventriculaire.
Les blocs auriculoventriculaires sont souvent décrits par degrés. Un bloc de premier degré (ou partiel) indique un retard dans la conduction entre les nœuds sinusal et atrio-ventriculaire. Un bloc de deuxième degré (ou intermittent) se produit lorsque certaines impulsions du nœud sinusal atteignent le nœud atrio-ventriculaire, alors que d’autres n’y parviennent pas. Dans le cas d’un bloc de troisième degré (ou avancé), il n’y a pas de corrélation entre l’activité atriale et l’activité ventriculaire. Par conséquent, aucune des impulsions générées par le nœud sinusal n’est transmise au reste du cœur. Le nœud atrio-ventriculaire doit donc prendre le relais en tant que stimulateur cardiaque principal, en déclenchant des contractions pour obtenir 40 à 60 battements par minute, ce qui est suffisant pour maintenir l’état de conscience.
Afin d’accélérer la fréquence cardiaque et de rétablir un rythme sinusal normal, un.e cardiologue peut implanter un stimulateur cardiaque qui délivre des impulsions électriques au muscle cardiaque pour assurer la régularité des contractions et un pompage sanguin efficace. Ces appareils peuvent être programmés par les cardiologues pour fournir une stimulation temporaire au besoin ou en continu. Certains stimulateurs contiennent aussi un défibrillateur intégré (Betts et coll., 2013).
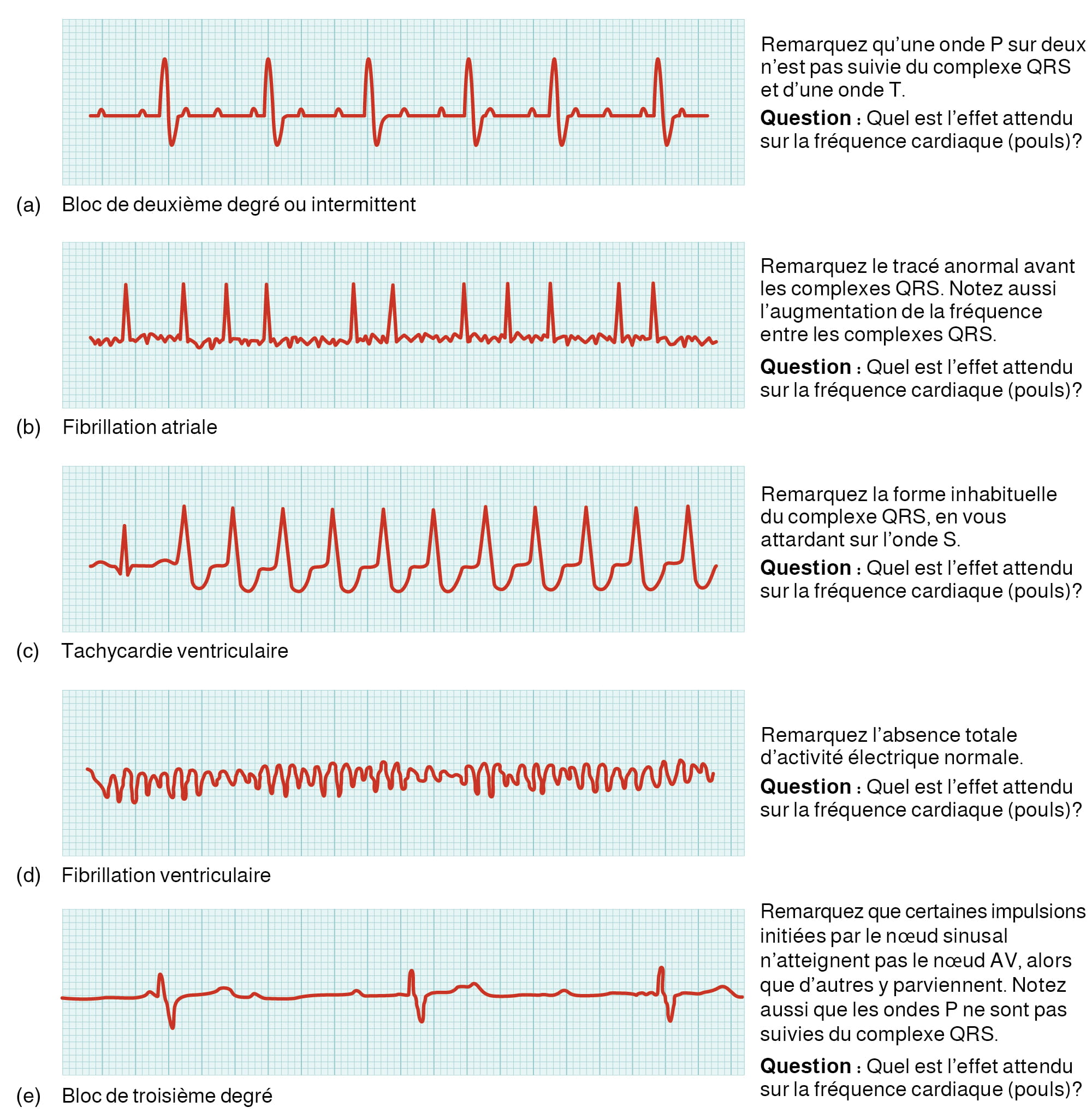
Figure 12.11. Anomalies courantes de l’ECG. (a) Dans un bloc de deuxième degré ou intermittent, une onde P sur deux n’est pas suivie du complexe QRS et d’une onde T. (b) En cas de fibrillation atriale, le tracé électrique est anormal avant le complexe QRS et la fréquence augmente entre les complexes QRS. (c) En cas de tachycardie ventriculaire, l’aspect du complexe QRS est anormal. (d) En cas de fibrillation ventriculaire, il n’y a pas d’activité électrique normale. (e) Dans un bloc de troisième degré, il n’y a pas de corrélation entre l’activité atriale (onde P) et l’activité ventriculaire (complexe QRS). D’après Betts et coll., 2013. Sous licence
CC BY 4.0.
[Description de l’image]Termes médicaux en contexte
Un élément interactif ou multimédia a été exclu de cette version du texte. Vous pouvez y accéder en ligne à l’adresse suivante :
https://ecampusontario.pressbooks.pub/medicalterminology/?p=259
Spécialités médicales et interventions associées au cœur
Cardiologues et chirurgien.ne.s cardiovasculaires
Les cardiologues sont des médecins spécialistes en diagnostic et traitement non invasif des cardiopathies. Les chirurgien.ne.s cardiovasculaires et thoraciques fournissent des traitements chirurgicaux du cœur et d’autres organes thoraciques (Association médicale canadienne, 2018). Pour en savoir plus sur ces spécialistes, visitez la page Profils des spécialités au Canada sur le site Web de l’AMC.
Technologues en cardiologie
Les technologues en cardiologie suivent un programme de formation collégiale et effectuent des tests diagnostiques tels que l’électrocardiographie, l’épreuve d’effort, le Holter, le monitorage ambulatoire de la pression artérielle ainsi que la surveillance et la programmation des stimulateurs cardiaques. Pour en savoir plus, consultez le site de la Canadian Society of Cardiology Technologists (Société canadienne des technologues en cardiologie).
Perfusionnistes cardiovasculaires
Les perfusionnistes cardiovasculaires suivent un programme de formation collégiale ou universitaire et sont responsables du fonctionnement de la machine de dérivation cardio-pulmonaire pendant les chirurgies à cœur ouvert. Ces spécialistes surveillent également les signes vitaux et administrent du soluté intraveineux et d’autres médicaments. Pour en savoir plus, consultez le page du programme en perfusion cardiovasculaire de l’Institut Michener (The Michener Institute of Education).
Terminologie de l’appareil cardiovasculaire et du cœur
Débit cardiaque
Volume de sang éjecté en une minute par chaque ventricule (5,25 litres de sang).
Débit systolique
Quantité de sang éjectée par chaque ventricule à chaque systole (70 ml de sang par contraction).
Ablation de fibrillation
Ablation par radiofréquence (chaud) ou cryoablation (froid) pour détruire les cellules dans une zone du cœur qui provoquent des rythmes anormaux.
Angine de poitrine
Douleur thoracique.
Angiographie
Radiographie des vaisseaux sanguins avec insertion d’un cathéter spécial et injection de produit de contraste.
Antihypertenseur
Classe de médicaments utilisés pour traiter l’hypertension artérielle.
Arythmie
Rythme cardiaque irrégulier.
Asymptomatique
Absence de symptômes.
Athérosclérose
Durcissement des artères dû à l’accumulation de plaque.
Auscultation
Technique d’écoute du cœur à l’aide d’un stéthoscope.
Atrio-ventriculaire (AV)
Zone où l’atrium et le ventricule se rencontrent.
Valve atrio-ventriculaire
La valve atrio-ventriculaire gauche, ou valve mitrale (bicuspide), permet au sang de circuler de l’atrium gauche au ventricule gauche, tandis que la valve atrio-ventriculaire droite permet au sang de circuler de l’atrium droit au ventricule droit.
Bradycardie
Ralentissement de la fréquence cardiaque.
Troponine
Protéine régulatrice de la contraction du cœur.
Déformation des doigts et des ongles
Bout des doigts élargi et ongles bombés.
Compliance
Capacité des vaisseaux sanguins à se dilater et à se contracter.
Congénital
Qui existe dès la naissance.
Créatine kinase-MB
Enzyme qui catalyse la conversion de la créatine en phosphocréatine en consommant de l’ATP.
Tomodensitométrie
Méthode d’imagerie médicale en trois dimensions assistée par ordinateur.
Cyanose
Coloration anormale de la peau de teinte bleutée (lèvres et lit des ongles bleus) généralement causée par un manque d’oxygène.
Diabète sucré
Trouble du système endocrinien où le pancréas ne produit pas d’insuline ou les cellules de l’organisme ne répondent pas à l’insuline, donnant lieu à un taux élevé de glucose dans le sang.
Diaphorèse
Transpiration abondante.
Canal artériel
Connexion entre le tronc pulmonaire et l’aorte présente dans le cœur fœtal.
Dyspnée
Respiration difficile.
Électrocardiogramme (ECG)
Représentation graphique des signaux électriques émis par le cœur.
Échocardiographie
Méthode qui utilise les ultrasons pour examiner le cœur.
Électrocardiographe
Instrument utilisé pour enregistrer l’activité électrique du cœur.
Foramen ovale
Ouverture entre l’atrium droit et l’oreillette gauche, normalement présente dans un cœur fœtal.
Gros vaisseaux
Veine cave supérieure, veine cave inférieure, aorte et tronc pulmonaire.
Cholestérol HDL
Lipoprotéines de haute densité, ce qu’on appelle généralement le « bon » cholestérol.
Souffle cardiaque
Bruit cardiaque anormal.
Fréquence cardiaque
Nombre de contractions cardiaques en une minute.
Hypercholestérolémie
Taux de cholestérol sanguin supérieur à la normale.
Hyperlipidémie
Taux excessif de lipides dans le sang.
Hypertension
Pression artérielle élevée.
Défibrillateur implantable
Implant électronique qui envoie une décharge pour convertir un rythme cardiaque dangereux en un rythme cardiaque normal.
Veine cave inférieure
La plus longue des deux plus grosses veines du corps. Elle transporte le sang désoxygéné des jambes et du torse vers le cœur.
Septum interatrial
Paroi séparant les atriums droit et gauche.
Septum interventriculaire
Paroi qui sépare les ventricules droit et gauche.
Ischémie
État où les cellules ne reçoivent pas assez de sang et d’oxygène.
Lipoprotéine de basse densité
Lipoprotéines LDL, ce qu’on appelle généralement le « mauvais » cholestérol.
Valve mitrale
Valve cardiaque constituée de deux cuspides, également connue sous le nom de « valve bicuspide ».
IRM
Imagerie par résonance magnétique, qui produit des images très détaillées à l’aide d’un aimant puissant et d’ondes radio.
Stimulateur cardiaque
Appareil électrique implanté qui permet de déclencher un battement cardiaque.
Palpitation
Sensation dans la poitrine pouvant être causée par un rythme cardiaque irrégulier.
Liquide péricardique
Liquide séreux qui permet aux deux feuillets du péricarde séreux de glisser doucement l’une contre l’autre lorsque le cœur bat.
Plaque
Matière grasse composée de cholestérol, de tissu conjonctif, de globules blancs et de certaines cellules musculaires lisses.
Polycythémie
Trouble caractérisé par une surproduction de globules rouges.
Tronc pulmonaire
Très grosse artère appelée tronc, terme indiquant que le vaisseau donne naissance à plusieurs petites artères.
Racine des gros vaisseaux
Partie de chaque gros vaisseau (aorte, tronc pulmonaire, veine cave inférieure, veine cave supérieure) qui se rattache à la base du cœur.
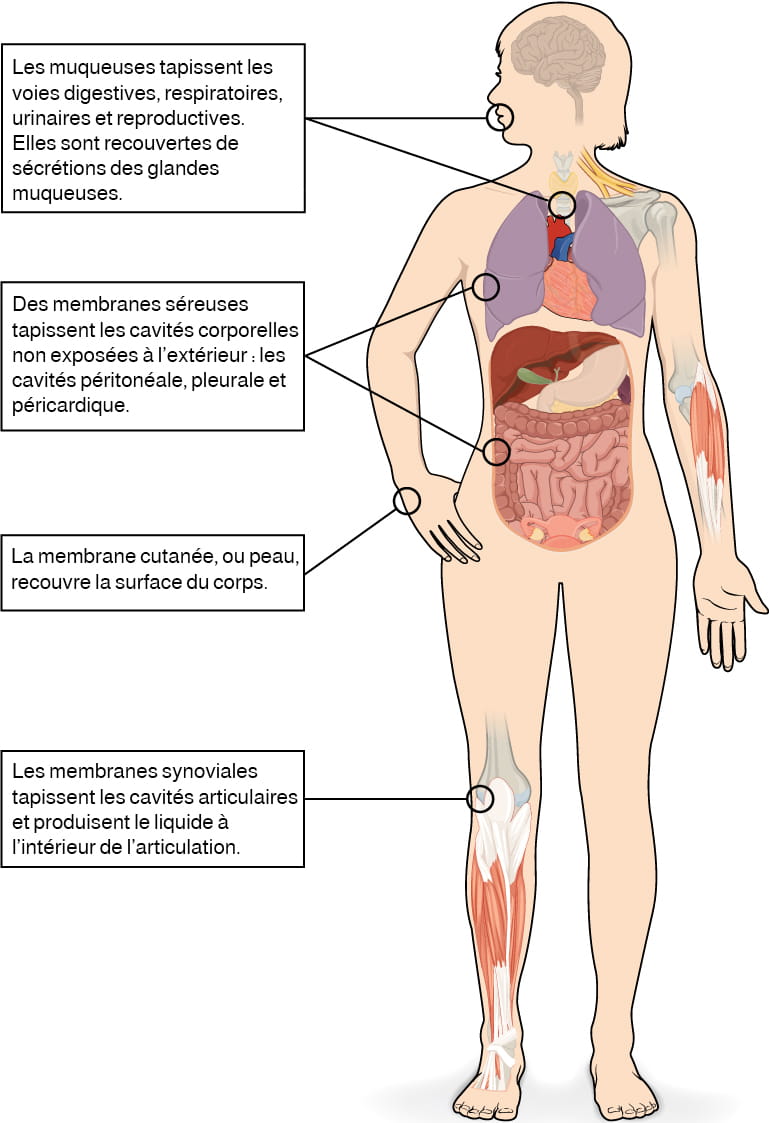
Membranes séreuses
Membranes repliées sur elles-mêmes, ce qui donne une membrane à double couche séparée par du liquide séreux. La membrane séreuse qui enveloppe les poumons s’appelle « plèvre ». La membrane séreuse qui enveloppe les organes abdominopelviens s’appelle « péritoine ».
Infarctus silencieux
Infarctus du myocarde sans symptômes pouvant donc passer inaperçu.
Rythme sinusal
Rythme établi par le nœud sinusal, qui est généralement de 60 à 90 battements par minute chez l’adulte au repos.
Veine cave supérieure
Une des deux plus grosses veines du corps. Elle transporte le sang désoxygéné de la tête et des extrémités supérieures vers le cœur.
Syncope
Évanouissement.
Tachycardie
Accélération de la fréquence cardiaque.
Mettez vos connaissances à l’épreuve!
Un élément interactif ou multimédia a été exclu de cette version du texte. Vous pouvez y accéder en ligne à l’adresse suivante :
https://ecampusontario.pressbooks.pub/medicalterminology/?p=259
Références
Association médicale canadienne. (2018). Profils des spécialités au Canada. www.cma.ca/fr/profils-des-specialites-au-canada
Canadian Society of Cardiology Technologists. (s.d.). Who we are. www.csct.ca
Centers for Disease Control and Prevention. (2019). Cardiomyopathy. CDC. www.cdc.gov/heartdisease/cardiomyopathy.htm
Centers for Disease Control and Prevention. (2019a). Valvular heart disease. CDC. www.cdc.gov/heartdisease/valvular_disease.htm
Centers for Disease Control and Prevention. (2019b). Aortic aneurysm. CDC. www.cdc.gov/heartdisease/aortic_aneurysm.htm
CrashCourse. (6 juillet 2015). The heart, part 1 – under pressure: Crash course A&P #25 [vidéo]. YouTube. https://youtu.be/X9ZZ6tcxArI
CrashCourse. (13 juillet 2015). The heart, part 2 – heart throbs: Crash course A&P #26 [vidéo]. YouTube. https://youtu.be/FLBMwcvOaEo
Fondation des maladies du cœur et de l’AVC du Canada. (s.d.). Insuffisance cardiaque. www.coeuretavc.ca/maladies-du-coeur/problemes-de-sante/insuffisance-cardiaque
Mitchener Institute for Education. (s.d.). Cardiovascular perfusion. Michener Institute of Education de l’UHN. michener.ca/program/cardiovascular-perfusion
Tittley, J. G. (s.d.). Anévrismes de l’aorte thoracique (AAT). Société canadienne de chirurgie vasculaire. vascular.ca/Anevrismes-de-laorte-thoracique-AAT/~french
Description des images
Description de la figure 12.1 : Cette illustration montre l’emplacement du cœur dans le thorax (vues sagittale et antérieure). Les étiquettes de la vue sagittale identifient les structures suivantes (dans le sens horaire, à partir du haut) : première côte, arc aortique, base, aorte thoracique, œsophage, veine cave inférieure, diaphragme, thymus, trachée. Les étiquettes de la vue antérieure identifient les structures suivantes (dans le sens horaire, à partir du haut) : médiastin, arc aortique, tronc pulmonaire, auricule gauche, poumon gauche, ventricule gauche, cavité péricardique, apex, bord du péricarde pariétal, diaphragme, bord de la plèvre pariétale, côtes, ventricule droit, atrium droit, auricule droite, poumon droit, veine cave supérieure. [Retourner à la figure 12.1].
Description de la figure 12.2 : Cette image montre une vue agrandie de la structure de la paroi du cœur. Les étiquettes identifient les structures suivantes (dans le sens horaire, à partir du haut) : cavité péricardique, péricarde fibreux, feuillet pariétal du péricarde séreux, épicarde (feuillet viscéral du péricarde séreux), myocarde, endocarde. [Retourner à la figure 12.2].
Description de la figure 12.3 : Cette illustration montre le réseau de vaisseaux sanguins dans les poumons. Les étiquettes identifient les structures suivantes (dans le sens horaire, à partir du haut) : [côté gauche du corps] arc aortique, tronc pulmonaire, poumon gauche, artères pulmonaires gauches, veines pulmonaires gauches, capillaires pulmonaires, aorte descendante; [côté droit du corps] veine cave inférieure, veines pulmonaires droites, artères pulmonaires droites, poumon droit, veine cave supérieure, aorte ascendante. [Retourner à la figure 12.3].
Description de la figure 12.4 : L’image du haut montre un cœur humain, avec les artères et les veines. Les étiquettes identifient les structures suivantes (dans le sens horaire, à partir du haut) : aorte, artères pulmonaires gauches, tronc pulmonaire, atrium gauche, veines pulmonaires gauches, valve aortique, valve mitrale, ventricule gauche, veine cave inférieure, ventricule droit, valve atrio-ventriculaire droite, atrium droit, valve du tronc pulmonaire, veines pulmonaires droites, artères pulmonaires droites, veine cave supérieure. L’image du bas illustre le trajet approximatif de l’appareil circulatoire humain. Les étiquettes identifient les structures suivantes (dans le sens horaire, à partir du haut) : capillaires de la circulation systémique du haut du corps, artères systémiques ascendantes, tronc pulmonaire, atrium gauche, ventricule gauche, artères systémiques descendantes, capillaires de la circulation systémique du bas du corps, veines systémiques du bas du corps, ventricule droit, atrium droit, capillaires pulmonaires, veines systémiques du haut du corps. [Retourner à la figure 12.4].
Description de la figure 12.5 : Le panneau supérieur montre la vue antérieure du cœur, tandis que le panneau inférieur montre la vue postérieure du cœur. Les différents vaisseaux sanguins sont identifiés. Les étiquettes de la vue antérieure identifient les structures suivantes (dans le sens horaire, à partir du haut) : artère coronaire gauche, tronc pulmonaire, artère circonflexe, artère interventriculaire antérieure, veine cardiaque majeure, artère marginale, petite veine cardiaque, veines antérieures du ventricule droit, artères atriales, atrium droit, artère coronaire droite, aorte ascendante, arc aortique. Les étiquettes de la vue postérieure identifient les structures suivantes (dans le sens horaire, à partir du haut) : sinus coronaire, petite veine cardiaque, artère coronaire droite, artère marginale, veine cardiaque moyenne, veine interventriculaire postérieure, artère interventriculaire postérieure, artère marginale, veine cardiaque majeure, artère circonflexe. [Retourner à la figure 12.5].
Description de la figure 12.6 : Cette image montre la vue antérieure de la section frontale du cœur avec les principales parties étiquetées. Les étiquettes identifient les structures suivantes (dans le sens horaire, à partir du haut) : arc aortique, faisceau de Bachman, faisceau atrio-ventriculaire (faisceau de His), ventricule gauche, branches droite et gauche du faisceau, fibres de Purkinje, ventricule droit, atrium droit, faisceau internodal postérieur, faisceau internodal moyen, nœud atrio-ventriculaire, faisceau internodal antérieur, nœud sinusal. [Retourner à la figure 12.6].
Description de la figure 12.7 : Ce schéma montre les six différentes phases de la contraction et relaxation cardiaque accompagnées de l’intervalle QT correspondant. [Retourner à la figure 12.7].
Description de la figure 12.8 : Ce schéma montre les artères des cavités thoracique et abdominale. Les étiquettes à droite identifient les structures suivantes (de haut en bas) : rameaux artériels de l’aorte thoracique (bronchiques, œsophagiens, médiastinaux, péricardiques), aorte thoracique, hiatus aortique, tronc cœliaque (artère gastrique gauche, artère splénique, artère hépatique commune, artère mésentérique supérieure), aorte abdominale, artère mésentérique inférieure, artère iliaque externe. Les étiquettes à gauche identifient les structures suivantes (de haut en bas) : rameaux pariétaux de l’aorte thoracique, artères intercostales, artère phrénique supérieure, artère phrénique inférieure, diaphragme, artère surrénale, artère rénale, artère gonadique, artère lombaire, artère sacrale médiane, artère iliaque commune, artère iliaque interne. [Retourner à la figure 12.8].
Description de la figure 12.9 : Ces illustrations de la structure du cœur montrent différentes malformations congénitales. Le panneau supérieur gauche montre la persistance du foramen ovale (l’étiquette indique que le foramen ovale ne s’est pas refermé), le panneau supérieur droit montre la coarctation de l’aorte (l’étiquette indique le rétrécissement d’un segment de l’aorte), le panneau inférieur gauche montre la persistance du canal artériel (l’étiquette indique que le canal artériel ne s’est pas refermé) et le panneau inférieur droit montre la tétralogie de Fallot (les étiquettes indiquent les messages suivants : aorte émergeant des deux ventricules, communication interventriculaire anormale, hypertrophie du ventricule droit, sténose de la valve pulmonaire). [Retourner à la figure 12.9].
Description de la figure 12.11 : Cette image montre des tracés ECG correspondant à différents troubles cardiaques. Cinq types d’arythmies sont représentées (de haut en bas) : bloc de deuxième degré (texte inscrit : Remarquez qu’une onde P sur deux n’est pas suivie du complexe QRS et d’une onde T. Question : Quel est l’effet attendu sur la fréquence cardiaque [pouls]?); fibrillation atriale (texte inscrit : Remarquez le tracé anormal avant les complexes QRS. Notez aussi l’augmentation de la fréquence entre les complexes QRS. Question : Quel est l’effet attendu sur la fréquence cardiaque [pouls]?); tachycardie ventriculaire (texte inscrit : Remarquez la forme inhabituelle du complexe QRS, en vous attardant sur l’onde S. Question : Quel est l’effet attendu sur la fréquence cardiaque [pouls]?); fibrillation ventriculaire (texte inscrit : Remarquez l’absence totale d’activité électrique normale. Question : Quel est l’effet attendu sur la fréquence cardiaque [pouls]?); bloc de troisième degré (texte inscrit : Remarquez que certaines impulsions initiées par le nœud sinusal n’atteignent pas le nœud AV, alors que d’autres y parviennent. Notez aussi que les ondes P ne sont pas suivies du complexe QRS. Question : Quel est l’effet attendu sur la fréquence cardiaque [pouls]?). [Retourner à la figure 12.11].
Sauf indication contraire, le chapitre présente du contenu adapté du manuel Anatomy and Physiology (sur OpenStax), de Betts et coll. et est utilisé sous-licence internationale CC BY 4.0. Téléchargez ou consultez gratuitement le manuel à l’adresse https://openstax.org/books/anatomy-and-physiology/pages/1-introduction.