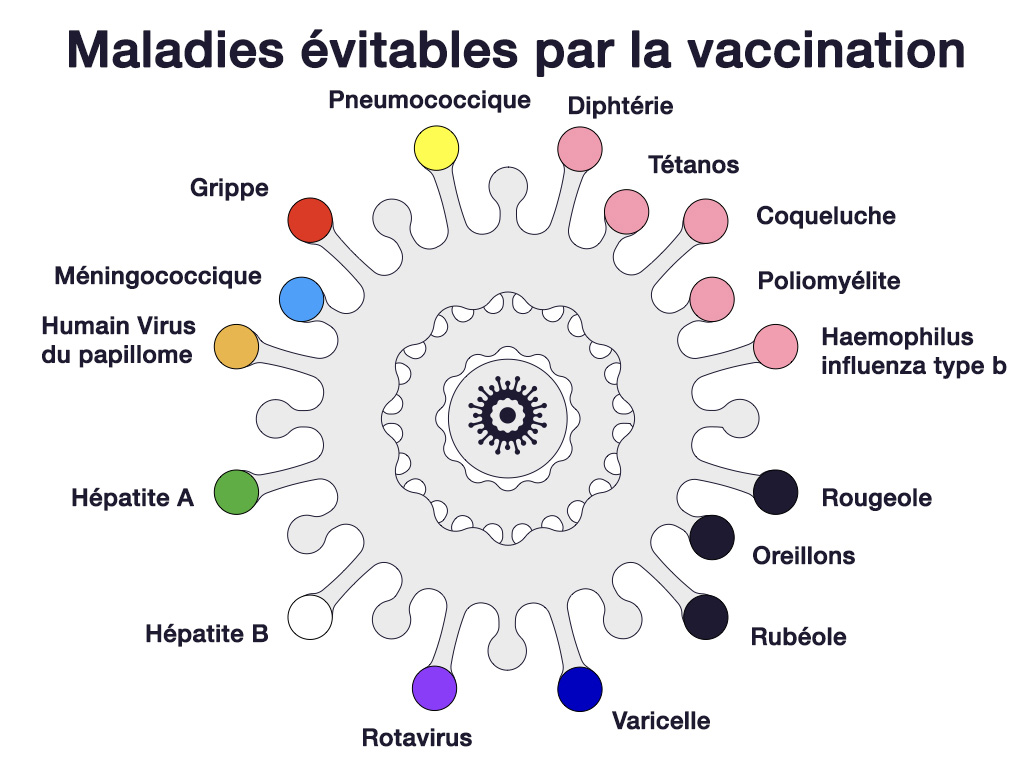
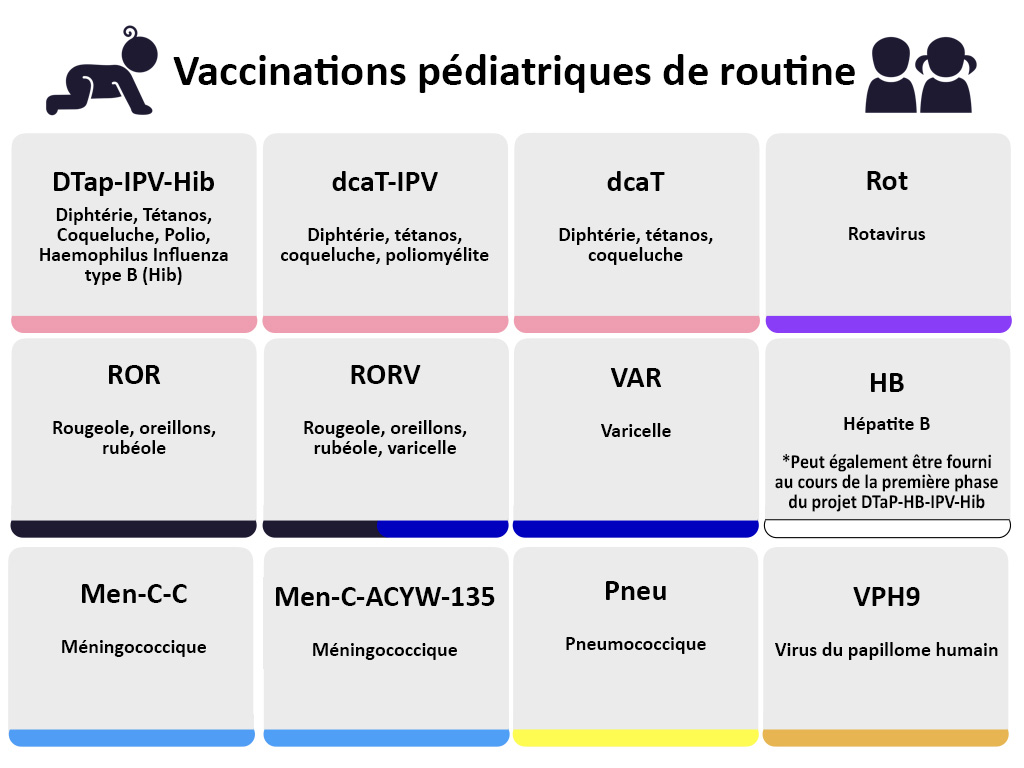
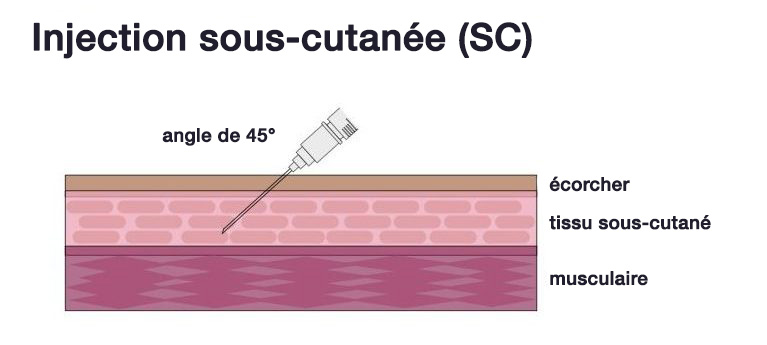
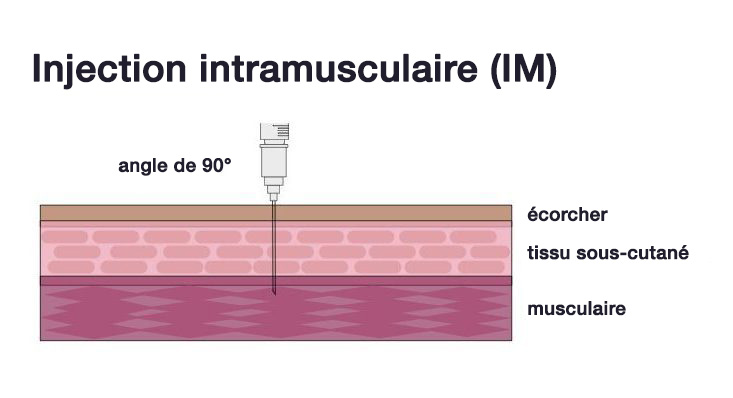
Caring for kids. (2016). When parents choose not to vaccinate: Risks and responsibilities. Extrait de : https://www.caringforkids.cps.ca/handouts/when-parents-choose-not-to-vaccinate-risks-and-responsibilities
Dubé, E., Bettinger, J. A., Fisher, W. A., Naus, M., Mahmud, S. M. et Hilderman, T. (2016). Acceptation, refus et hésitation à la vaccination au Canada : défis et approches proposées. Relevé des maladies transmissibles au Canada, 42(12), 246-251.
Dubé, E. et MacDonald, N.E. (2016). (2016). Managing risks of vaccine hesitancy and refusals. Lancet. Infectious Diseases, 16(5), 518-9.
Gangarosa, E. J., Galazka, A. M., Wolfe, C. R., Phillips, L. M., Miller, E., Chen, R. T., et Gangarosa, R. E. (1998). Impact of anti-vaccine movements on pertussis control: the untold story. ;The Lancet, ;351(9099), 356-361.
Gouvernement du Canada. (2016). Page 5 : Guide canadien d’immunisation : Partie 1 – Information clé sur l’immunisation Extrait de : https://www.canada.ca/fr/sante-publique/services/publications/vie-saine/guide-canadien-immunisation-partie-1-information-cle-immunisation/page-5-communication-efficace-concernant-immunisation.html
Jacobson, R.M., Sauver, J. L., Rutten, L.J.F. (2015). Vaccine Hesitancy. Mayo Clin Proc. 90(11), 1562-1568.
Jansen, V. A., Stollenwerk, N., Jensen, H. J., Ramsay, M. E., Edmunds, W. J., et Rhodes, C. J. (2003). Measles outbreaks in a population with declining vaccine uptake. ;Science, ;301(5634), 804-804.
Larson, H., Jarrett, C., Eckersberger, E., et coll. (2014) Understanding vaccine hesitancy around vaccines and vaccination from a global perspective: a systematic review of published literature: 2007-2012. Vaccine, 32, 2150–2159.
Lewandowsky, S., Ecker, U. K., Seifert, C. M., Schwarz, N., et Cook, J. (2012). Misinformation and its correction: Continued influence and successful debiasing. ;Psychological Science in the Public Interest, ;13(3), 106-131.
Lo, N.C. et Hotez, P. J. (2017). Public Health and Economic Consequences of Vaccine Hesitancy for Measles in the United States. JAMA Pediatrics, 171(9), 887-892.
MacDonald, N. E., Harmon, S., Dubé, E., Taylor, B., Steenbeek, A., Crowcroft, N. et Graham, J. (2018). Is physician dismissal of vaccine refusers an acceptable practice in Canada? A 2018 overview. ;Paediatrics & child health, ;24(2), 92-97.
McClure, C. C., Cataldi, J. R. et O’Leary, S. T. (2017). Vaccine hesitancy: where we are and where we are going. ;Clinical therapeutics, ;39(8), 1550-1562.
Miller, W. R., et Rollnick, S. (1991). Motivational interviewing: Preparing people to change addictive behavior. New York, New York, États-Unis : The Guilford Press.
Miller, W. R., et Rollnick, S. (2013). ;Applications of motivational interviewing. Motivational interviewing: Helping people change (3e édition). ;New York, New York, États-Unis : The Guilford Press.
R Shen S, Dubey V. (2019). Addressing vaccine hesitancy: Clinical guidance for primary care physicians working with parents. Canadian Family Physician, 65(3), 175-181. http://www.cfp.ca/content/65/3/175
Organisation mondiale de la Santé. (2012). If you choose not to vaccinate your child, understand the risks and responsibilities. Extrait de : http://www.euro.who.int/__data/assets/pdf_file/0004/160753/If-you-choose_EN_WHO_WEB.pdf?ua=1
Organisation mondiale de la Santé (2019). Dix ennemis que l’OMS devra affronter cette année. Extrait de : https://www.who.int/fr/news-room/spotlight/ten-threats-to-global-health-in-2019